"У багатьох медичних закладах немає чіткого розуміння, як працює НСЗУ"
Розкажіть, будь ласка, як міністру вдалося вмовити вас очолити НСЗУ.
Умовити?
Хіба він не вмовляв вас?
Насправді в нашій країні відбувається все трішки по-іншому. Оголошується конкурс через відповідний портал державної агенції служби. З огляду на те, що він оголошувався п’ять разів, я замислилася про те, щоб узяти в ньому участь.
Я бачила, як формується команда Віктора Кириловича (Віктор Ляшко - міністр охорони здоров'я. - LB.ua). Більшість цих людей я знала по практичній роботі. Мені цікаво було подивитися, як вони оцінюють стан справ, які в них ініціативи, наскільки збігається наше бачення того, куди буде рухатися трансформація системи охорони здоров’я.
З Віктором Кириловичем я була знайома до цього, один раз говорила по телефону. Потім говорили з ним, коли він приїхав у Чернівці - це коли в нас був перший випадок ковіду. Уся увага тоді була на нашу область. У нас були майже всі заступники і з команди Віктора Кириловича, і з команди попереднього міністра. Коли вони всі приїжджали та спілкувалися з керівниками наших медичних закладів, було дуже багато скарг на НСЗУ. І я вже тоді для себе чітко розділяла, які з цих скарг є справедливі, а які - абсолютно несправедливі. І бачила, що в багатьох медичних закладах немає чіткого розуміння, як працює НСЗУ.

Також до нас в область приїздила місія ВООЗ, ми з ними так само говорили з керівниками закладів. І я побачила, що мої ідеї, які я не проговорювала ні з ким раніше, зіставні з тим, як бачить розвиток системи місія ВООЗ. І тоді для себе вирішила подаватися на цю посаду.
Тому коли п’ятий раз не відбувся конкурс і коли я вже зрозуміла, що всі свої завдання на посаді заступника голови ОДА виконала, то подала свою кандидатуру.
Тобто у вас попередньо не було розмови ні з ким з Міністерства охорони здоров’я чи уряду?
Попередньо я була на якійсь нараді, і під час кавабрейку в мене хтось із заступників, здається, запитав, чи хочу я податися. Я сприйняла це напівжартома. А вже потім мала довгу дорогу додому, обдумувала це, потім обговорювала з різними людьми. Насправді це було складне рішення.
Хтось переїхав з вами до Києва?
Так, переїхав чоловік. Діти зараз удома, в Чернівцях.
"Ми будемо добирати людей"
Ви вже місяць працюєте на новій посаді, увійшли в курс справ. Що, можливо, плануєте змінити в роботі НСЗУ? Як бачите подальший розвиток служби?
Нам треба збільшувати свій потенціал інституційної спроможності як органу державної виконавчої влади. Я говорила про це на співбесіді, а тепер ще більше укорінилася в цій думці.
НСЗУ бере на себе все більше і більше зобов’язань - на першому етапі це була лише первинна допомога, потім додалися “Доступні ліки”, потім ми почали контрактувати заклади на спеціалізовану допомогу і так далі. Але ми не збільшуємо свою інституційну спроможність. Через це ми маємо якісь внутрішні, можливо, недопрацювання і не втримуємо фокус на важливих речах. Це, наприклад, елементарні питання: робота гарячої лінії, швидкість здійснення перерахунків тарифів чи швидкість контрактування закладів. Якщо заклади вирішили реорганізуватися і їм необхідно поновити договір уже на нового надавача медичних послуг, ми не можемо зробити це швидко, бо в нас у черзі ще тисяча закладів, яким треба додаткові угоди за окремими пакетами.
Яким чином ви бачите підвищення потенціалу?
По-перше, це людський, кадровий потенціал. Ми будемо добирати людей. Служба укомплектована фактично на третину, а в нас усе більше функцій і завдань. І у 2022 році їх буде ще більше - нам треба думати про високоспеціалізовану допомогу, нам треба думати про ті заклади, які ще взагалі не контрактувалися і не обраховувалися, про розвиток Програми медичних гарантій. Ми поступово щось додаємо, починаючи від неонатального скринінгу цього року, а на наступний рік будемо вводити в тарифи компоненти крові. Це все обрахунки, які потребують людського капіталу.
По-друге, потрібне розширення експертності кадрів. Є дуже багато речей, які в НСЗУ насправді сьогодні виконуються декількома ключовими особами. І я розумію, що ці люди просто вигорають у якийсь момент. Необхідно посилювати експертний потенціал кожного працівника, і взаємозамінність має бути завжди.
За рахунок додаткових фахівців?
І за рахунок додаткових фахівців, і за рахунок тих фахівців, які є.
Після завершення контрактування ми будемо говорити про функції, завдання і зміст роботи регіональних департаментів. Коли НСЗУ створювалася як орган державної виконавчої влади, то, згідно з її структурою, представництво НСЗУ мало бути в кожному регіоні. Зараз ми маємо п'ять регіональних департаментів: північний, південний, західний, східний і центральний. Кожен об'єднує кілька областей. Наприклад, західний - аж вісім. Ці департаменти потрібно зміцнювати, щоб у них було більше можливостей і ресурсів працювати на місцях.

Це питання опрацювання, у тому числі, скарг, це наближеність до медичних закладів, це комунікація з органами місцевого самоврядування, і все це взаємопов’язано.
Ви говорите про розширення штату, про нових співробітників. Але також зараз обговорюється, що уряд планує скоротити видатки саме на роботу служби і зменшити зарплати співробітників. Це не так?
Бюджет затверджується в рамках кошторисного призначення і в рамках бюджетної програми. Щодо скорочення - я не знаю, якою інформацією ви володієте. Я чую з різних джерел, що в нас дуже низькі зарплати і що їх треба підвищувати, якимось чином забезпечити себе, щоб не було скорочення.
Програма управління, з якої фінансується НСЗУ, в цій частині абсолютно дає можливість синхронізувати ті зарплати і те фінансове становище з будь-яким органом державної виконавчої влади. Далі я хотіла б це питання не розвивати.
Що зміниться в роботі НСЗУ найближчим часом?
Основне завдання початку січня — укласти всі договори з надавачами медпослуг. 80% договорів мають бути укладені до 15 січня, і далі, відповідно, підуть перші виплати. Так само в січні НСЗУ оплатить пріоритетні послуги за грудень.
Якщо говорити про річну перспективу для НСЗУ, то я бачу, що в нас є певні помилки на етапі збору пропозицій. Для нас важлива стабільність роботи. Важливо, щоб формування вимог до надавачів медпослуг почали вже в першому кварталі 2022 року.
Тут потрібна синхронізація зусиль не тільки лікарень і НСЗУ, але й органів місцевого самоврядування. Вони мають бачити наші вимоги не в кінці року, адже іноді потрібні капітальні додаткові витрати для їхнього виконання. Не всі керівники лікарень вчасно комунікують з місцевою владою щодо вимог НСЗУ. І потім виявляється, що, наприклад, необхідний рентген купують аж у листопаді і лікарня не встигає отримати й оформити на нього всі потрібні документи.
Завдання на другий квартал – широко обговорити ці вимоги з усіма зацікавленими особами: і з тими, з ким ми вели діалог раніше, і з тими, з ким ми цих питань не обговорювали.
Кого ви маєте на увазі?
Наприклад, останній місяць я зустрічалась з медичними асоціаціями, які говорять про те, що на етапі формування вимог у них достатньо багато пропозицій і зауважень.
Тобто це професійні спільноти, які мають зауваження щодо обрахування тарифів чи якості послуг?
Не до тарифу, а до вимог кожного пакету.
Мені хотілося б, щоб ми з усіма зацікавленими сторонами широко обговорили тарифи. Також є ряд стратегічних цілей, які ми почнемо реалізовувати у 2022 році. Наприклад, ми будемо переглядати можливості НСЗУ стосовно укладання договорів на декілька років і пропрацьовувати цю ініціативу з надавачами медичних послуг. Фактично окремі консультації вже почалися з минулого тижня.

Також важлива стратегічна ціль — запустити всі наші технічні процеси. Тобто в нас є певна незавершена робота стосовно розробки внутрішніх інформаційних систем. Її фіналізація дасть можливість якісніше виконувати функції і завдання служби.
Йдеться про автоматичне контрактування також?
У тому числі. Це багато процесів, які залежать від внутрішніх процесів НСЗУ. Їх завершення дасть можливість службі швидше переглядати звіти, проводити моніторинги тощо. Тому що ми не застраховані від будь-яких ризиків, пандемія нам це показала. Нам довелося серед року додатково укладати більше ніж пʼятсот договорів, а потім зʼявилися пакети вакцинації. Це все додаткове навантаження, підкріплене звітністю.
"Якщо лікарня порушує умови договору і не усуває порушення, наступають штрафні санкції"
Можливості моніторингу також розширюються?
Так, розширюються. Прийнята постанова КМУ, яка серед іншого запроваджує санкції за порушення умов договору.
Наприклад, фактичний моніторинг виявив чи ми з документів побачили, що не виконується вимога про закупівлю і забезпечення медичного персоналу засобами індивідуального захисту в ковідних лікарнях. Щоб не зупиняти фінансування, ми складаємо для закладу план удосконалення. Це перелік заходів, які потрібно зробити, щоб виправити ситуацію. Якщо лікарня не виконує його, то далі йдуть штрафні санкції — 1% від сплаченої НСЗУ суми.
Налагоджена система дасть можливість робити багато речей в автоматичному режимі. Починаючи від надання первинної медичної допомоги. В автоматичному режимі можемо відстежити дублікати електронних записів, можемо відстежити померлих осіб, бачити, де пацієнти двічі отримують одну й ту саму послугу.
Так, останнім часом багато скарг на неправильні записи в системі. Люди заходять у "Хелсі" і бачать, що вони нібито відвідували різних лікарів у різних частинах країни, хоча насправді – ні. У такому разі вони мають подавати скаргу на гарячу лінію, так?
Так.
А як вони доведуть, що не отримали послугу?
Тут ще питання у взаємодії із сімейним лікарем. Тобто я спершу радила б набрати саме його. Адже сімейний лікар — це не просто лікар, а дружня до вас людина. Тому варто таки набрати сімейного лікаря й уточнити, чому така ситуація склалася.
Іноді ми бачимо, що в системі є дублі, і зараз їх вичищаємо. За останній рік їх було декілька десятків тисяч.
Чому так стається?
Іноді це бувають проблеми з ковід-сертифікатами, інколи бувають тезки, і система їх підтягує. Останнього разу ми звірили дублі з ДФС за ІПН, це дало можливість ідентифікувати людей.
Але це все комплексна робота. Наша електронна система охорони здоров’я на 2022 рік має великі плани розвитку. Наприклад, ми хочемо запустити повномірне функціонування електронної медичної картки пацієнта й особистого кабінету пацієнта. Кожен зможе побачити свою історію звернень, що йому виписали і куди направили. Це допоможе уникнути зловживань.
"Пацієнт має отримати стент безкоштовно"
Ми плавно підійшли до мого наступного питання. Що зміниться для пацієнтів з наступного року?
Якщо ми говоримо про допомогу в разі інфаркту, інсульту чи пологів, тобто пріоритетні послуги, то обсяг тарифу повністю забезпечує безоплатне надання медичної допомоги. Тобто лікування інфарктів та інсультів уже повністю оплачене державою, пацієнт платити не повинен. Крапка.
Чи будуть оплачуватися також розхідники? Наприклад, стенти?
Пацієнт має отримати стент безкоштовно. Неважливо, чи він закуповувався централізовано, чи через тариф НСЗУ.
Зараз цього тарифу достатньо, він абсолютно ринковий. Ми бачимо, що, наприклад, лікарня «Феофанія» ним зацікавилася і буде цього року контрактуватися. Так само окремо ми працюємо над широкомасштабною комунікацією з пацієнтами, щоб люди розуміли, що насправді є безкоштовним.
Якщо я напишу про безкоштовні стенти, то в мене буде шквал повідомлень про те, що людей таки змусили купити стенти. Поки ця широкомасштабна кампанія розгортається, як пацієнту зорієнтуватися в безоплатних послугах?
Для того, щоб такі речі виявляти, у нас діє система моніторингу. Зараз вона тільки на стартових позиціях. Так, упродовж року ми окремо моніторили ефективність і повноту виконання умов договорів про стаціонарне лікування. Ми виявили, наприклад, що в окремих лікарнях до моніторингу НСЗУ 27% отримували КТ-обстеження безоплатно, а після моніторингу — 97% пацієнтів.
Зараз більша частина моніторингу буде зосереджена саме на пріоритетних послугах. Але при цьому НСЗУ має залишатися службою з людським обличчям і не перетворюватися на карально-контролюючий орган.
Мені здається, що в системі моніторингу важлива також роль органів місцевого самоврядування як засновників медзакладів. Наразі НСЗУ повідомляє про результати перевірок засновників, щоб вони також привчалися до певної якості послуг, яку має відчувати пацієнт.
Я памʼятаю, як розганялася зрада, що держава нічого не робить, щоб допомогти лікарням у боротьбі з ковідом. Після прийняття постанови Кабміну щодо пакету послуг на стаціонарне лікування. Коли до мене приходили представники органів місцевого самоврядування і називали прізвища пацієнтів, які лікувалися за свої гроші, я їх як засновників закладу відправляла назад – поцікавитися насправді своїми функціями і повноваженнями. Тобто перш ніж прийти до мене, він мав би подивитися, що в його лікарні 20 мільйонів гривень лежать на рахунках, а не йдуть на лікарські засоби і медичну допомогу.
У таких випадках результати моніторингу — це допомога пацієнтові отримати безкоштовну якісну послугу і допомога засновнику закладу краще розуміти, що відбувається.
Наприклад, договір НСЗУ чітко прописує графік роботи первинної ланки. Тобто пацієнт має знати не лише, хто його сімейний лікар, а й у які години він працює, графік роботи, номер телефону, який зафіксований у договорі НСЗУ, і цей телефон має бути доступним. У договорі так само прописано, що якщо сімейний лікар іде у відпустку, то пацієнтів мають повідомити, хто його замінює. Це базові договірні зобовʼязання. Якщо вони не виконуються, то, за умовами договору, ми можемо призупинити оплату.
Часто пацієнтів не повідомляють не лише про зміну лікаря на період відпустки, а й про те, що лікар звільнився.
Але це також питання комунікації, адже НСЗУ не може насправді добратися до кожного надавача. Кожен керівник лікарні, який підписує договір із НСЗУ, має розуміти свої завдання і брати відповідальність за зазначене в договорі. НСЗУ своєю чергою бере відповідальність на себе за оплату вартості послуг до певного числа, робить взаємоперевірки, підписує звіти тощо. Результатом цієї двосторонньої угоди є якісна медична допомога.
Усе ж таки: що робити пацієнтам? Скаржитися на гарячу лінію НСЗУ?
З перших днів створення гарячої лінії ми комунікували з лікарнями стосовно того, на що скаржаться пацієнти. Завдяки нашим партнерам у будь-якій поліклініці чи лікарні тепер є стенди, де описано, які послуги є безкоштовними і куди можна скаржитися, якщо з пацієнтів вимагають гроші.
Ми знаємо, що останнім часом дуже складно додзвонитися в наш контакт-центр. Це повʼязано з тим, що НСЗУ обслуговує проблематику ковідних сертифікатів. Більшість звернень стосуються неможливості згенерувати сертифікат через додаток «Дія». Тобто люди, які мають скарги на якість медичної допомоги, мусять докладати значних зусиль, щоб додзвонитися в НСЗУ. Ми це знаємо і вже додали людей на гарячу лінію.

Є ще також такий момент — не всі знають, що таке НСЗУ, і з цим треба працювати. Але багато-хто водночас розуміє, що є якісь чиновники в регіоні, які мусять відповідати за охорону здоровʼя.
Але їх не будуть звинувачувати, якщо щось не буде працювати. Будуть звинувачувати реформу.
У цьому разі неважливо, хто кого буде звинувачувати. Важливо, як ми синхронізуємо дії для того, щоб реформа відбулася. Директори департаментів охорони здоров’я так само є вхідними воротами для скарг, і вони важливі.
"На Сумщині є пологове відділення, яке прийняло лише чотири породіллі за рік"
Я знаю, що з наступного року НСЗУ не буде контрактувати пологові будинки і відділення, які приймають менше ніж 150 пологів на рік. Яка кількість пологових не буде законтрактована з тих, що були?
У нас є підвищені вимоги до чотирьох видів пріоритетних послуг. Для інфарктів не буде законтрактований тільки один заклад, для інсультів близько 20. Найбільше для пологів — близько 70. Але поки що рано рахувати, бо все ж таки пологи ще відбуваються.
Ситуація різниться від регіону до регіону. Є регіони, де, наприклад, близько пʼяти закладів не виконують вимог. Але при цьому, наприклад, у Кіровоградській області, ми знаємо, із цих п’яти два законтрактуємо, аби забезпечити доступність надання медичної допомоги.
Мене вразило одне пологове відділення на Сумщині, де обсяг наданих послуг з квітня по грудень складав чотири випадки. Ми його не будемо контрактувати. Складно оцінити практичний досвід лікарів, які приймають за цілий рік чотири випадки пологів. У Чернігівській області є заклад, де було 12 пологів за рік.
Чесно кажучи, це вже питання зміни маршрутів пацієнта. Раніше було як — жінки йшли народжувати відповідно до місця прописки і проживання. Якщо не хочеш, то будь готова заплатити благодійний внесок. Після реформи ми дозволили кожній пацієнтці вибрати заклад, де вона буде народжувати. Фактично за ці два роки з історичного маршруту ми перейшли на маршрут ринку медичних послуг.
Коли є пʼять пологових відділень і перинатальний центр чи пологовий будинок, є їхня структура витрат, то можна побачити, де нуль закуповується за цим пакетом послуг, а де породіль забезпечують усім, у повному обсязі. А тут такий момент, особливо в сільській місцевості — інформація про кращі лікарні передається з вуст в уста. Куди іти? А туди, де все безкоштовно і є відповідне ставлення. Тому що там борються за кожну жінку, бо є справжня конкуренція на ринку медичних послуг.

Більшість медичних асоціацій розуміє, для чого НСЗУ піднімає вимоги якості. Лікарнями сприймається, що ми такі погані, одних контрактуємо, інших – ні. Але насправді НСЗУ два роки контрактувала всі пологові відділення. У той самий час формується регіональна політика, на місцях працюють засновники і департаменти. Вони ж також бачать, що відбувається на місцях. Насправді уже давно на регіональному рівні вони могли б самі вводити, поза нашими вимогами, якісні, правильні, ефективні маршрути пацієнтів. Думати, що робити з відділеннями, як їх профілювати, перепрофільовувати і як надавати друге дихання для того, щоб мати можливість не втрачати на медичних послугах.
Найбільша кількість пологових у нас випадає в Івано-Франківській, Одеській областях.
Чи повернулися партнерські пологи в пологові після карантинних обмежень? Чи контрактуватиме НСЗУ ті пологові, де партнерських пологів так і не відновили?
Забезпечення партнерських пологів є у вимогах НСЗУ, і їхня організація - у повноваженнях керівництва закладу. Звісно, пандемія вносила свої корективи, але більшість лікарень уже налагодили цей процес.
"Усі медичні послуги мають надаватися в єдиному медичному просторі"
Ви згадували, що «Феофанія» нарешті долучається до єдиного медичного простору і підписує з НСЗУ контракт на пріоритетні послуги - інсульти/інфаркти. Вони будуть отримувати гроші і від НСЗУ, і окремо з бюджету?
Вони будуть отримувати гроші за пріоритетні послуги від НСЗУ. І надавати ці послуги коштом НСЗУ. Але також вони надають ряд інших медичних послуг, які будуть фінансуватися так само, як вони фінансувалися до цього часу.
Можливо, долучиться ще хтось із відомих гравців, які раніше не брали участі в реформі?
Поки що мені відомо тільки про «Феофанію».
А Інститут раку, Інститут серця, “Охматдит”?
Сподіваюся, вони доєднаються найближчим часом. Оскільки нарешті був прийнятий закон про державні неприбуткові підприємства, і зараз заклади державної форми власності будуть розпочинати процес трансформації.
Я сподіваюсь, що цей закон буде реалізований дуже ефективно. Принаймні НСЗУ зробить усе, щоб цей закон був реалізований у частині виконання наших зобов'язань.
Ми від першого дня початку реформи говорили, що всі медичні послуги мають надаватися в єдиному медичному просторі. Це дає можливість усім надавачам послуг розуміти правила гри, які для всіх однакові. А пацієнтам дає розуміння, що в будь-якому закладі, який належить до державної чи комунальної сфери власності, послуги є повністю безкоштовними, вони вже оплачені НСЗУ.
Якщо зараз почнеться підготовка, то, ймовірно, державні заклади зможуть контрактуватися з НСЗУ вже лише на наступний, 2023 рік?
Прийом заявок на більшість послуг буде відкритий протягом усього року. Тому якщо якийсь заклад виконає вимоги НСЗУ і захоче законтрактуватися - він матиме таку можливість.

Але якщо ми говоримо про високоспеціалізовану медичну допомогу й обрахунок тарифів для неї, то, безумовно, у 2022 році контрактування ще не відбудеться. Мова йде, наприклад, про трансплантацію. Що ж стосується спеціалізованої медичної допомоги – wellcome в однакові правила гри.
Не дуже багато приватних клінік захотіли брати участь у другому етапі реформи, тобто надавати спеціалізовані послуги за гроші від НСЗУ. Чи стало цього року більше охочих приватників порівняно з минулим?
Бачила, що приватні заклади, які мали з нами договори на деякі пакети спеціалізованої допомоги, відмовляються від цього, їм стає нецікаво. Не знаю, чому так. Можливо, вони ще доконтрактуються.
Вони чекали на співоплату, наскільки я знаю.
Деякі наші тарифи, наприклад, на різного типу скопії (ендоскопії і т.д.), є абсолютно рентабельними для більшості приватних закладів. Ми даємо всім рівні можливості, і ми розуміємо, що так, це господарська діяльність, можуть бути різні причини неучасті в програмі. Серед спеціалізованих закладів, які працюють за договором з нами, 87 приватних і 13 лікарів-ФОП. Найбільше приватних спеціалізованих з договором з НСЗУ працюють на Дніпропетровщині, в Києві і на Донеччині. 55 медичних приватних закладів мають договір на пріоритетні послуги з раннього виявлення онкологічних захворювань.
Є гарні приклади, коли приватники заходять на ті послуги, яких раніше вони взагалі не розглядали – це паліативна медична допомога. Послуги з мобільного паліативу надають приватні заклади в Нікополі, Шепетівці, Одесі, Кулиничах, Ізяславі, у Хмельницькому, Харкові та Чернівцях. Договір на стаціонарний паліатив має приватний заклад у Кропивницькому. Також приватні заклади працюють за договором з НСЗУ на гемодіаліз.
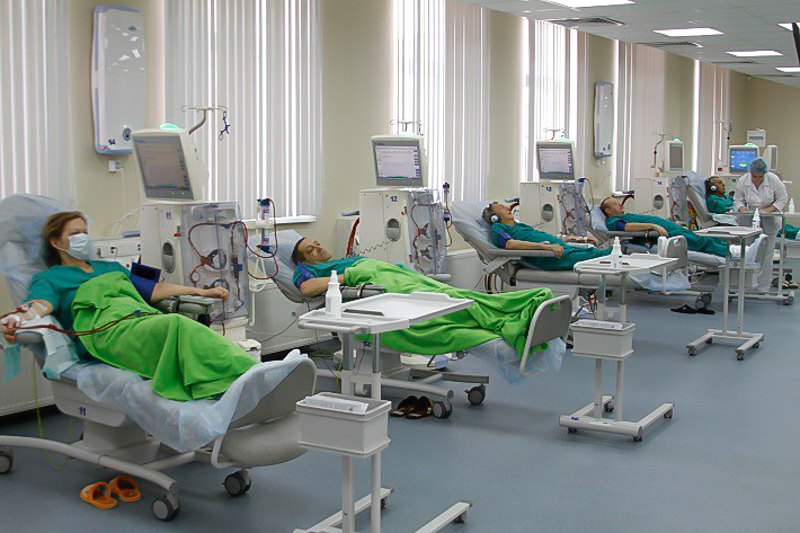
Гемодіаліз – це взагалі яскравий приклад державно-приватного партнерства. Ми починали контрактувати гемодіаліз виключно з комунальними закладами. Вони брали обладнання в оренду на умовах якогось оперативного управління або партнерства у приватників. А потім приватники зрозуміли, що вони могли б не просто давати обладнання в оренду, а виходити на прямі договори з НСЗУ, тому що це вигідно. І в нас стає все більше і більше таких надавачів послуг. Зараз у нас таких надавачів дев’ять.
Ми також хотіли б залучати приватні заклади до пакетів реабілітації. Бо приватна реабілітація за стандартами відрізняється від державної. У них було більше можливостей вивчати закордонний досвід і наближувати послуги до європейських стандартів.
Колись, коли я працювала експертом U-Lead з реформування медичного сектору, я була в цікавій лікарні в Івано-Франківській області. Ідеш лікарнею, а там жодного пацієнта немає, тільки ліжка. Було зрозуміло, що лікарні треба перепрофілюватися. Керівництво шукало, чим їм займатись. Вони мали декілька масажних крісел, здається, декілька оцих апаратів, які стосувалися раніше фізіотерапії, і вулики з бджолами. І мені головний лікар каже: “Ви знаєте, насправді вулики з бджолами – це також реабілітація”. Тобто розуміння, що таке реабілітація, просто не було.
І як, та лікарня зараз законтрактована на реабілітацію?
Не думаю, що вони мали можливість виконати вимоги НСЗУ. Тому що в нас уже є сформульовані й опубліковані вимоги, який має бути кадровий потенціал, яким має бути матеріально-технічне забезпечення. За останній рік зроблено дуже багато, щоб подивитися на медичну реабілітацію під іншим кутом. Хоча мені здається, що нам ще є над чим працювати.
Але є й хороші приклади. Колись у Вашківецькій ОТГ Чернівецької області була класична дільнична лікарня, з інфекційним, хірургічним, терапевтичним відділеннями, приймала багато пологів. Пізніше кількість пацієнтів зменшилася, їхні маршрути змінилися. Лікарі пішли шукати кращу роботу. Закрилося пологове відділення, потім хірургічне. На початку реформи лікарня мала, по суті, лише терапію. Порахувавши бюджет, вони зрозуміли, що ніяк не виживуть.

Я як експертка за три місяці порахувала для них, що в радіусі двохсот кілометрів немає жодного закладу, який надавав би послуги реабілітації після інсультів, і закладу паліативної допомоги. Відповідно лікарня могла б зайняти цю нішу і законтрактуватися в НСЗУ. Я тоді, якщо чесно, не вірила в управлінський потенціал цієї лікарні, тому що мені здавалося — досить складно за два місяці виконати всі вимоги НСЗУ, зробити ремонт і напрацювати ліцензію. Але вони все змогли. Знайшли обладнання через благодійників, провели капітальний ремонт відділень, підлаштували доступність. Лікарня вчасно отримала ліцензію і законтрактувалася з НСЗУ. Зараз вони вже другий рік мають фінансування.
Тобто насправді, якщо лікарня не може законтрактуватися в хірургії чи пологах, це означає, що варто пошукати себе в інших напрямках.
"Підняти будь-кому заробітні плати в Україні - це завжди хороша ідея"
З нового року в усіх медичних закладах, які отримують гроші від НСЗУ, мають зрости зарплати: мінімальна лікарів - до 20 тисяч, медсестер - до 13,5 тисяч. Як ви думаєте, все ж таки наскільки це хороша ідея - централізовано піднімати зарплати в комунальних некомерційних закладах?
Підняти будь-кому заробітні плати в Україні - чи це вчитель, чи це лікар - це завжди хороша ідея. Але не скажу, що це ідея дуже легка в реалізації. Тому що є ряд моментів стосовно розподілу відповідальності. Важливо, щоб усі синхронізували свої дії, важливо розуміти, хто насправді відповідальний у кінцевому результаті.
Ще на першому етапі трансформації системи охорони здоров’я йшлося про те, що реформа дасть можливість значно підняти заробітні плати. Дійсно, на первинці більшість закладів суттєво підвищили заробітні плати. Є винятки, пов’язані з підходом або засновника закладу, або його керівника.
Наприклад, в одному закладі в Івано-Франківській області один сімейний лікар має в команді шість медсестер. І це на 600 пацієнтів з деклараціями. Коли я запитую, чому так, мені раціонального нічого не можуть відповісти. Навіщо потрібно шість медсестер одному лікарю? Гроші розподіляють на всіх.
Те саме стосується і спеціалізованої допомоги. Місцева влада не завжди розуміє, за що платить НСЗУ, і ще менше розуміє, як цими коштами розпоряджатися. Майже 100 надавачів медпослуг по Україні постійно нам скаржаться, що засновники змушують оплачувати комуналку коштами НСЗУ. Або що всі кошти йдуть на капітальні витрати: ремонти, обладнання. Це добре, але спершу мають бути закуплені ліки для пацієнтів і вмотивований персонал, а потім уже в лікарню можна придбати четвертий апарат УЗД.

Є великі перекоси від закладу до закладу. Хтось має можливість купувати і ліки, і медзасоби, і мотивувати персонал, і підвищувати зарплати. А хтось інакше використовує гроші НСЗУ. Тому про це треба також говорити із засновниками. Кошти, які платить НСЗУ, мають іти на якісну медичну допомогу, а не лежати на рахунках, тоді як персонал не мотивований і ліки не закуплені.
Наприклад, тариф на пологи був девʼять тисяч. Сам тариф мав би забезпечити і гідну оплату медпрацівників, і всі медичні препарати. Жінка нічого купувати не повинна. Коли ми аналізували, як заклади використали ці кошти, то виявилося, що в деяких закладах дійсно підвищують зарплату персоналу і вже досягнули рівня, який ставить указ президента. І при цьому ще закуповують ліки. А в інших лікарнях на пріоритетну послугу - пологи - можуть закуповувати ліків на нуль гривень.
Ви зараз розповіли, що є заклади, де все працює як слід, і є заклади, в яких усе працює не дуже. У другому випадку власник має звернути увагу на те, що відбувається в його закладах, чому вони купують четвертий апарат УЗД, а лікарі досі отримують по шість тисяч гривень. Це логіка реформи, яка впроваджується з 2017 року. Заклади автономні, рішення ухвалює власник. Але раптом президент вирішує централізовано підняти всім лікарям зарплати до однакового рівня.
Не питання, щоб усім однаково. У постанові вказана базова заробітна плата. Є приклади зарплат і більше ніж 20 тисяч. Я впевнена, що кожен управлінець, який дбає про свій заклад і про те, щоб залучати кращих лікарів, завжди знайде можливість диференціювати зарплати відповідно до вкладу конкретного співробітника.
А ви не думаєте, що в закладах ті, хто отримував більше, почне отримувати менше, щоб вистачило гроші підняти мінімалки всім?
Ніхто не відміняє ринку медичних послуг і конкуренції між медичними закладами, яка буде виключно посилюватися.
Внутрішніх ресурсів, Програми медичних гарантій і органів місцевого самоврядування абсолютно достатньо для того, щоб правильно налаштувати роботу. Але якщо ми говоримо про системне бачення… Ви пам’ятаєте, як запускалася трансформація системи охорони здоров’я на первинному рівні? Скільки було підготовчої роботи? Я пам’ятаю безліч навчальних курсів, семінарів для керівників закладів, я пам’ятаю безліч вимог, наприклад, до комп’ютерного забезпечення.
Так сталося, що спеціалізована медична допомога увійшла в реформу вже тоді, коли грянув ковід. Зараз через брак додаткового навчання не всі засновники розуміють, що взагалі таке фінансово-господарська діяльність комунального некомерційного підприємства. Не всі до кінця розуміють, на що виділяються кошти, як їх правильно перерозподілити, який від цього має бути ефект. А ефект має бути такий, що кожен їхній пацієнт, кожен житель громади прийде й отримає насправді безкоштовну послугу - і йому не доведеться купувати ліки і все інше. Тому, я думаю, нам треба все ж таки посилити комунікацію із засновниками і розділяти з ними відповідальність за трансформацію системи охорони здоров’я.
Ви говорите, що ресурсів підняти лікарям зарплати до 20 тисяч вистачить. Але все ж є певна частина закладів, які навіть за підрахунками МОЗу не спроможні зробити це з січня. А МОЗ у своїх підрахунках закладає підтримку місцевої влади на рівні 40%, якої реально немає навіть близько. Що має відбуватися в закладах, які не зможуть виплатити підвищені зарплати?
Якщо говорити про діяльність самих закладів – це їхня власна внутрішня господарська діяльність. Для мене, голови НСЗУ, важливо, щоб усі ці заклади своєчасно отримали фінансування відповідно до договорів з НСЗУ, це по-перше. По-друге — донести органам місцевого самоврядування, що тарифи на послуги насправді збільшені і фінансування Програми медичних гарантій також значно зросло.
Держава збільшує обсяг фінансування медицини через Програму медичних гарантій. Можливо, місцевій владі також варто подивитися, що можна вкласти в розвиток і підтримку лікарень.
Лікарні з нестійкою фінансовою ситуацією можуть мати проблеми зі структурою витрат. Я вже говорила про перекоси, і це не завжди в частині медичного персоналу. Це може бути перекіс у бік адміністративно-господарського персоналу. Або перекладання відповідальності за сплату комуналки на ПМГ. Або формування якісних медичних послуг за рахунок капітальних видатків, а не мотивації медиків і закупівлі ліків. Коли органи місцевого самоврядування це зрозуміють, то отримають можливість ґрунтовніше подивитися, що насправді робиться в лікарнях.
Наразі ми ідентифікували лікарні, у яких не все гаразд з фінансовою стабільністю. Ми будемо з ними працювати, налагоджувати контакт і доносити інформацію через міжрегіональні департаменти, ДОЗ, місцеве самоврядування. Для того, щоб власники закладів, затверджуючи фінансовий план, звернули увагу на різні проблемні речі.
Чи можна сказати, що необхідність підняти зарплати загострила питання оптимізації закладів, яке стоїть перед засновниками?
Я так не сказала б. Питання загострюється в частині відповідальності. Основним ресурсом у громаді в будь-якому разі є люди. Їхнє здоров’я та життя мають бути в пріоритеті громад. Тобто увага до медичних закладів має бути пріоритетною. Держава свою частину роботи виконує. Фінансування Програми медичних гарантій на 2022 рік зросло на 27%. У тарифах врахована заробітна плата, так само як і ліки. Але в тарифах не враховані комунальні платежі, до прикладу.
Держава не скасовувала будь-яких інших норм, не додавала якоїсь іншої відповідальності, якої не було раніше.
Крім того, що вдалася до ручного регулювання рівня зарплат в автономних закладах.
Я не називала б це ручним регулюванням. Це базова заробітна плата. Так само можна сказати, що тарифна сітка — це також ручне регулювання.

НСЗУ - це за будь-якого розуміння вертикаль, відповідно, уряду України. Це є установа, яка працює підзвітно Міністерству охорони здоров’я. Ми є стратегічним закупівельником, але в будь-якому разі ми орган, який працює в рамках реалізації всієї політики у сфері охорони здоров’я. І я не хотіла б говорити сьогодні про те, що ми можемо виокремлювати себе, і говорити, що хтось буде входити в кризові комунікації, а ми трішки не такі - і тому їх не буде. Для нас усіх це виклик.
Для НСЗУ це точно виклик. Бо коли лікарі не отримають підвищених зарплат, вони прийдуть із претензіями саме до вас.
Значить, нам треба ще більше комунікувати, ще швидше комунікувати, ще ефективніше. І там, де ми недокомуніковуємо, ми це прекрасно знаємо. Тому що багато речей стосуються якогось негативу на НСЗУ, і це питання не кризових комунікацій загалом. Це питання того, що ми доводимо до цих кризових комунікацій.