
Що таке рак
Є дискусії, як розуміти слово cancer (англ. «рак»). В Україні більш поширеним є термін «злоякісні новоутворення». Рак — не одне захворювання, а назва групи різних. Різні онкозахворювання мають різне походження, лікування і прогноз. Наприклад, пухлина кістки, пухлина головного мозку і рак крові (лейкемія) — три різні типи онконедуг, з якими борються по-різному.
При цьому злоякісні новоутворення мають спільну рису — неконтрольований ріст клітин:
-
Коли клітини неконтрольовано діляться, з’являється пухлина, яка починає перешкоджати роботі сусідніх органів;
-
Коли клітини діляться і мігрують в інші органи — тобто утворюються метастази. Ці клітини заміщують здорові тканини органів, відтісняють їх і заважають їхньому нормальному функціонуванню, що погіршує стан здоров’я.
Коли людині ставлять діагноз «рак», не варто сприймати це як вирок. Спочатку ми розбираємося, який конкретно тип онкозахворювання. Навіть у межах одного виду онкопатології можливі різні діагнози і відповідно прогнози, залежно від цілої низки факторів. Треба дивитися, які є мутації в уражених клітинах, що саме спричинило неконтрольований поділ клітин, яке можливе лікування.
З онкозахворюванням повноцінно живуть, періодично його лікують, виходять у ремісію, а якщо виникає рецидив — знову лікують. Це роки, інколи навіть десятки років якісного життя, яке може обірватися аж у старості від зовсім іншого захворювання. Тому абсолютно не варто зневірюватися, почувши діагноз «рак».
Чи існує профілактика раку
Злоякісні новоутворення виникають і в дорослих, і в дітей. Для дітей, на жаль, профілактики немає. Часто дитина, яка захворіла на рак, має спадкові мутації. А в дорослих ситуація інша: у них частка успадкованих онкозахворювань становить менш ніж 10 %. Інші 90 % — це спорадичні мутації, які з’являються протягом життя через вплив різних зовнішніх факторів і стилю життя.
Коли ми бачимо, що у європейських країнах частота онкозахворювань вища, ніж в Україні, потрібно розуміти, що це, зокрема, через довшу тривалість життя. Що більша середня тривалість життя в популяції, то більше випадків онкозахворювань на 1000 осіб. Тобто що довше в людини відбувається поділ клітин, то більша ймовірність мутацій.
Близько третини випадків онкозахворювань спричинені факторами, які можна скоригувати. Це:
-
Паління. Якщо люди не будуть палити, це дозволить запобігти левовій частці випадків раку легень — близько 80–85 %. Нині рак легень лідирує серед злоякісних новоутворень у чоловіків і є основним фактором смертності серед усіх типів раку;
-
Зловживання алкоголем. Щодо самого цього терміна досі точаться суперечки, якою є безпечна доза вживання алкоголю, тому є сенс відмовитися від нього взагалі;
-
Надмірна маса тіла. Доведено, що регулярна фізична активність, контроль маси тіла, вживання здорової їжі знижують ризик появи онкозахворювань.
Окрема група — типи раку, спричинені вірусами. Однак і тут є простір для профілактики:
-
Віруси. Віруси гепатиту B і C можуть призводити до раку печінки. Якщо людина вакцинована від гепатиту B або їй своєчасно діагностували і призначили лікування гепатиту С, це знизить імовірність розвитку раку печінки. У 95 % випадків причиною раку шийки матки є вірус папіломи людини. Запобігти цьому типу раку допоможе вакцинація. Зараз МОЗ закуповує вакцину «Гардасил», щоб вакцинувати дівчат з 2026 року (деталі тут). Жінкам важливо регулярно проходити обстеження, щоб перевірити, чи є в них цей вірус, чи спричиняє він зміни. І це теж профілактика раку шийки матки;
-
Ультрафіолетове випромінювання. Воно негативно впливає на ДНК, створює ризик мутацій і розвитку меланоми — раку шкіри. Особливо небезпечне тривале перебування під прямими сонячними променями для людей зі світлою шкірою. Уникайте тривалого перебування під прямими сонячними променями — і так запобігайте раку шкіри.
Діагностика меланоми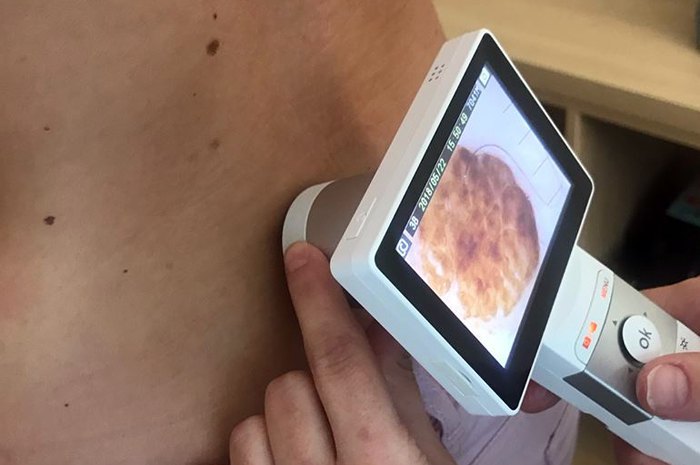
Симптоми, коли варто до лікаря
Є низка симптомів, які не можна ігнорувати — звернутися до лікаря потрібно якомога швидше. Однак це не означає, що будь-який цей симптом неодмінно означає, що в людини рак:
- втома, яка не минає після відпочинку;
- безпричинна втрата маси тіла, якій немає пояснення — тобто людина не на дієті, не займається інтенсивно спортом, але при цьому різко худне;
- тривала лихоманка або нічна пітливість;
- утруднене ковтання;
- поява ущільнень або набряків;
- хронічний кашель або задишка;
- незвичні кровотечі чи виділення;
- зміни родимок на шкірі;
- порушення мовлення;
- різке погіршення зору.
Також червоним прапорцем є анемія. Бувають випадки, коли пацієнт протягом тривалого часу безуспішно лікується від анемії. Це може бути тому, що в організмі є прихована кровотеча, наприклад, у кишківнику. У таких випадках потрібне дообстеження, зокрема, тест на приховану кров у калі.
Утім не слід культивувати канцерофобію і вбачати рак у будь-якому нездужанні. Ба більше, надмірні й недоцільні обстеження й інтервенції небезпечні й можуть погіршити якість життя.
Наприклад, навіть біопсія може бути травматичним втручанням і спричинити небажані ускладнення.
Гіпердіагностикою (коли діагностують стан, що ніколи не проявився б симптомами і не погіршив би якості чи тривалості життя) іноді зловживають, аби підштовхнути пацієнта до насправді непотрібних обстежень і маніпуляцій. Наприклад, знаходять якийсь вузлик — і негайно видаляють. Хоча людина могла б жити з ним до старості і навіть не знати про нього.
Наприклад, візьмімо меланому — рак шкіри. Гіпердіагностика — це коли ми виявляємо біологічно неактивні утворення або ті, що повільно ростуть, які ніколи не загрожували б життю людини і не переросли б у клінічно значущий рак. Тобто ми видаляємо родимки, які не потребували лікування, робимо зайві біопсії та медичні процедури, завдаємо зайвого психологічного стресу, марнуємо кошти.
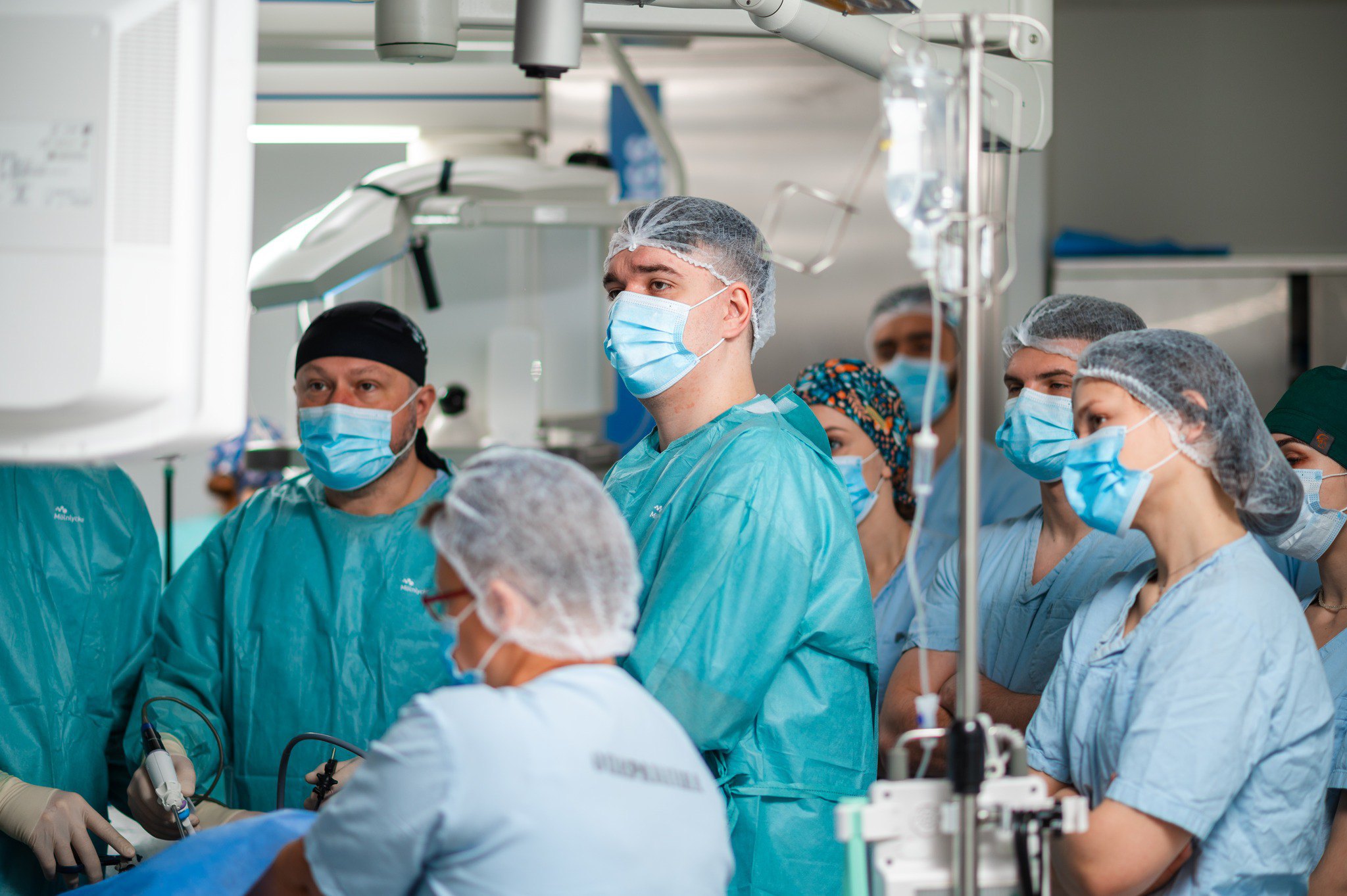
Перевірки на онкозахворювання
Наказ Міністерства охорони здоров’я визначає порядок скринінгу і ранньої діагностики раку молочної залози, раку шийки матки, колоректального раку. Тобто є рекомендовані обстеження, які виконують, щоб виявити злоякісні новоутворення на ранніх стадіях або ж передракові стани.
Наприклад, тест на приховану кров у калі необхідно робити для скринінгу колоректального раку. Якщо є прихована кров у калі, в кишківнику може бути поліп або пухлина. Тож якщо цей тест позитивний, потрібне додаткове обстеження — колоноскопія. Виявлений поліп видаляють. Якщо діагностують онкозахворювання на ранній стадії, злоякісну пухлину можна успішно видалити.
Для скринінгу раку молочної залози жінкам віком від 50 років слід виконувати мамографію.
Також рекомендовано з 30 років робити ПЛР-тест на вірус папіломи людини або ПАП-тест — щоб виявити атипові клітини. Якщо вони є — людину скеровують на подальші обстеження, які дають змогу діагностувати передракові стани, наприклад, дисплазію шийки матки. Це ще не рак, але стан, перебіг якого треба контролювати або ж лікувати.
Я вважаю, що варто зосередитися на освіті громадян про фактори ризику раку шкіри, важливість захисту шкіри від сонячних опіків і про ознаки раку шкіри.
Нормальні показники аналізу крові також не гарантують, що онкозахворювання немає. Якщо щось турбує, не чекайте і тим паче «не здавайте просто кров» — звертайтеся до лікаря.
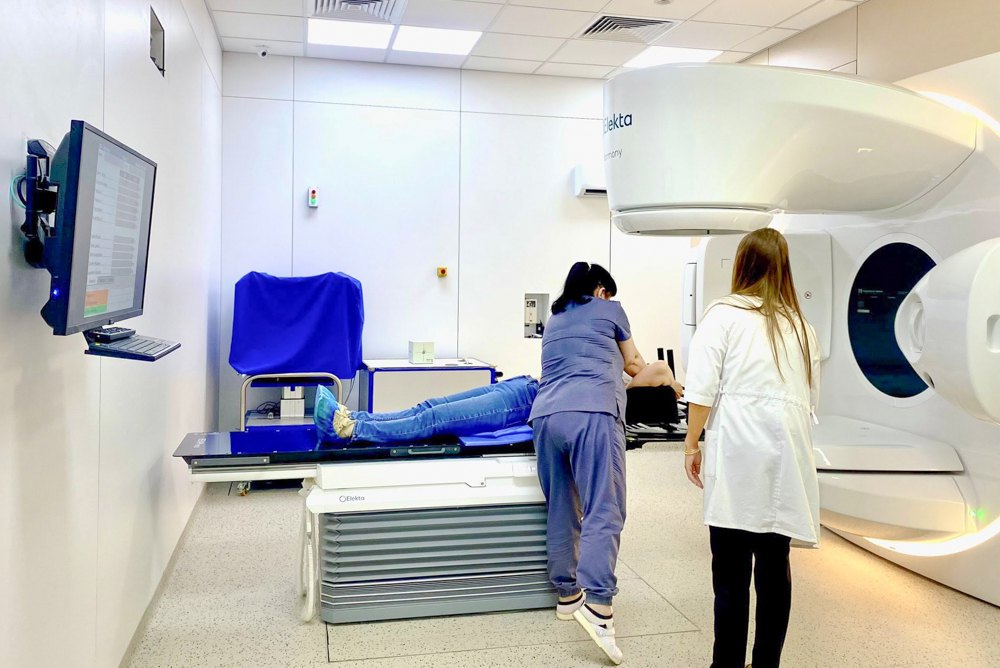
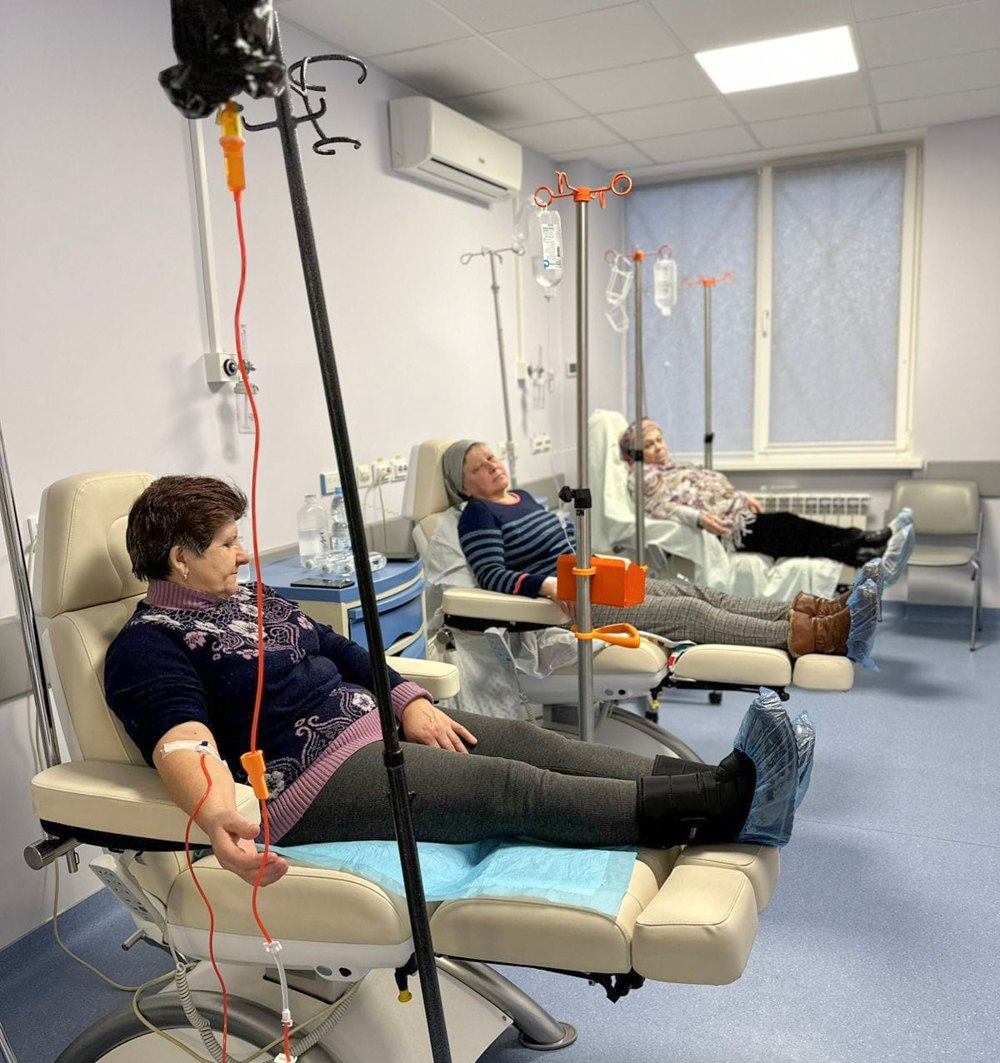
Лікування раку
В Україні діє Програма медичних гарантій, яку реалізує Національна служба здоров’я. Її бюджет цього року — 175 млрд грн. На лікування онкозахворювань — хімієтерапію та променеву терапію — виділено близько 6,5 млрд грн.
Онкозахворювання лікують у межах Програми медичних гарантій за різними пакетами, які можуть мати медзаклади в межах договору з НСЗУ.
Наприклад, якщо потрібне хірургічне лікування — необхідний медзаклад з хірургічним пакетом. Якщо хімієтерапія — з хімієтерапевтичним. Якщо променева терапія (коли використовують лінійні прискорювачі і за допомогою рентгенівських чи гамма-променів, тобто радіації, знищують пухлину) — з пакетом радіологічного лікування. У кожному разі слід розбиратися, чи покривається потрібне лікування в межах пакетів.
Окремо держава централізовано для всіх закуповує ліки. Є перелік лікарських засобів, визначений Міністерством охорони здоров’я. ДП «Медичні закупівлі України» щороку на основі даних про потреби з усіх медзакладів країни проводить тендери, закуповує ліки і після поставок розвозить по лікарнях.
Також з жовтня 2025 року за державною програмою реімбурсації «Доступні ліки» можна отримати препарати для гормональної терапії при раку молочної залози: екземестан, летрозол і тамоксифен. Пацієнтам не доведеться їхати по них у медзаклад — вони будуть доступними в аптеках.
Яку частку від потреби в лікуванні онкозахворювань покриває держава?
Залежить від типу і стадії лікування і чи існує ефективне лікування цього захворювання.
Іноді Програма медичних гарантій може не покривати вартості лікування. Тобто людина потребуватиме дуже дорогого препарату, якого Україна не закуповує через брак ресурсів. І якщо витрат не покриває ні місцева, ні центральна влада, ні лікарня, люди змушені витрачати свої кошти.
Наприклад, можна використати просту методику лікування в межах держпрограми. А можна самостійно докупити медичні вироби, використання яких потенційно забезпечить кращий результат операції.
У Національному інституті раку, якщо людина закуповує щось за власні кошти, ми просимо її передати це на баланс інституту. Тобто ми спочатку приймаємо закуплені пацієнтом ліки й медвироби з наданням усіх чеків, а тоді використовуємо. Це потрібно, щоб була обліковість і прозорість, щоб ми розуміли, скільки і чого витрачаємо. Так ми формуємо реальну потребу в тому чи іншому препараті або засобі, якщо в майбутньому з’явиться можливість закуповувати.
Про перебої в поставках ліків
Якщо держава закуповує великий обсяг препаратів, виробнику і дистриб’ютору недоцільно продавати їх в аптеках, адже люди отримують їх безоплатно в лікарнях. Тобто немає попиту — немає цих препаратів в аптеках. І коли раптом трапляється кризова ситуація зі зривами поставок, ці препарати в межах країни ніде придбати навіть за свої кошти.
Зриви поставок — складне запитання. Несправедливо казати, що хтось один винен у таких ситуаціях. Багато залежить від процедури закупівлі. ДП «Медичні закупівлі України» вже укладає трирічні договори, щоб планувати закупівлі не з року в рік, а одразу на три роки. Це дасть змогу формувати запас препаратів, який перекриватиме потребу на кілька місяців, якщо виникатимуть затримки.
Якщо постачальник не виконує умов контракту, можна його розірвати і подати в суд. Але тоді люди точно не отримають препарат. Треба буде оголошувати новий тендер і знову проводити закупівлю. Виходить, що недобросовісного постачальника можна покарати, при цьому ще більше нашкодивши пацієнтам.
Збої в поставках трапляються, бо в компанії можуть виникнути проблеми з постачанням сировини, логістикою, можливі нюанси міжнародної торгівлі.
Компанії виробляють великі партії ліків під конкретне замовлення. Ліки не лежать на складах у виробників, щоб їх можна було просто звідти взяти і привезти в Україну. Коли укладають договір, тоді і планують виробництво партії.
Іноді збої можуть траплятися, якщо партія ліків не пройшла контролю якості. Тобто треба її повертати і виробляти нову.
З часом механізм закупівель удосконалюють, тож поступово стає зрозуміло, якого постачальника можна вважати надійним, а хто схильний порушувати умови договорів. В інших країнах інституції, які здійснюють такі закупівлі, формували десятки років. А в Україні «Медичні закупівлі» створили лише наприкінці 2018 року. Це молода інституція, яка ще розвивається.
Що робити пацієнту в таких ситуаціях? Лікар може змінити схему лікування. Є варіант шукати можливості лікуватися за кордоном у межах програм тимчасового захисту для громадян України або ж придбати там необхідні препарати. У цих країнах покривають ширший спектр можливостей лікування, ніж в Україні. Багато людей виїжджають за кордон саме в пошуках лікування.

Що ще важливо зробити в лікуванні раку в Україні
Важливо оптимізувати низку процесів. Зокрема, поліпшити зручність запису до медзакладу, мінімізувати черги очікування, пріоритезуючи пацієнтів. Є пацієнти, яким потрібно надати послугу негайно через стан здоров’я, а є такі, які можуть почекати, вони мають запас часу.
Людина з онкозахворюванням не повинна в паніці ходити по різних центрах і шукати, де її швидше приймуть. Уже на етапі встановлення діагнозу фахівці повинні ідентифікувати пріоритетних пацієнтів з погляду їхнього запасу часу.
Пацієнти ж мають отримати вичерпну інформацію про заплановані діагностичні й лікувальні процедури, які дають людині відчуття впевненості і захищеності, пояснити, що не слід панікувати, якщо обстеження призначено через два тижні в порядку черги. Що це не вплине на ефективність лікування і прогноз.
Іноді людина закуповує ліки, бо в медзакладі їй сказали, що такого препарату немає. А потім виявляється, що препарат є.
Є маніпуляції, що закуплене державою неефективне. Якраз навпаки — закуплене державою проходить низку перевірок. У процесі беруть участь великі міжнародні компанії з репутацією, які випускають і продають ліки.
Буває, що медпрацівник не знає, де знайти інформацію про наявність ліків. Наприклад, якщо в його медзакладі їх немає. Поінформованість медперсоналу — ще один важливий напрям роботи.
Ще залишається проблема неформальних платежів, подяк у кишеню тощо. Є різні лікарі. Є ті, хто не приймає таких платежів — є ті, хто приймає. Треба намагатися працювати так, щоб їх, таких платежів, не було. З одного боку, лікарям необхідно створити такі умови роботи, правила і контроль, щоб мінімізувати неформальні платежі. А з іншого — максимально інформувати пацієнта про його права, які послуги можна отримати безоплатно, які ліки закупили тощо. Що доступнішою і прозорішою буде інформація, то менше буде простору для маніпуляцій.
Важливо розвивати напрям психологічної підтримки пацієнтів. Безумовно, у штаті онкоцентру мусить бути психолог. Але і пацієнт повинен усвідомити потребу психологічної підтримки. Якщо зростатиме попит на послуги психологів, то таких фахівців у штаті буде більше.
У які медзаклади краще звертатися
Онкоцентри, які є в кожній області, надають спеціалізовану допомогу саме пацієнтам з онкозахворюваннями. Можна звернутися з направленням в онкоцентр у будь-якому регіоні.
Важливо вибрати спеціалізований заклад, де лікарі коректно опишуть ситуацію і поточний стан пацієнта, розкажуть про можливості і перспективи лікування, про побічні ефекти, дадуть об’єктивний прогноз, зокрема і виживаності. Завдяки цьому пацієнт і його родичі матимуть максимальний обсяг інформації для того, аби ухвалити правильне рішення.

Коли рак повертається
Поділ злоякісних клітин у різних людей відбувається по-різному. На один тип клітин лікування може подіяти ефективніше, інші можуть бути стійкими до терапії. Бувають злоякісні клітини, на які не подіяла ні променева терапія, ні системне лікування. Можуть бути мікрометастази: коли видалили пухлину, але десь залишилися злоякісні клітини. Людське око не може бачити одну клітину. Ми бачимо, коли вже є їхнє скупчення, коли вони вже поділилися і їх стало багато — тобто стався рецидив.
Певний відсоток рецидивів виникає і після повного циклу лікування. Якщо пацієнта пролікували, але не провели необхідного обсягу терапії, це також збільшує ризик рецидиву.
Після виписки лікарі надають пацієнтам рекомендації, як часто треба відвідувати медзаклад для контролю стану. Є пацієнти, які не дотримуються рекомендацій, а потім у них виявляють рецидив, який уже поширився.
Лікарям потрібно:
-
Переконатися, що в пацієнта рецидив, а не нове онкозахворювання, яке потрібно лікувати по-іншому;
-
З’ясувати, виник рецидив локально, в місці, де була пухлина, чи йдеться про віддалені метастази;
-
Врахувати, коли виник рецидив — у ранній період після лікування, тобто менш ніж за шість місяців, чи через кілька років.
Від цього залежить, яким буде лікування і його успішність. Однозначно потрібно лікувати рецидиви. Є такі, які добре надаються до лікування — у людини може знову настати ремісія.

Лікування пізніх стадій онкозахворювань
Пізні стадії онкозахворювання — це боротьба не задля подолання хвороби, а щоб максимально подовжити життя і зберегти його якість. Навіть четверта стадія захворювання, коли в людини вже є віддалені метастази, — не завжди вирок.
Наскільки можна продовжити життя? Залежить від типу онкозахворювання і від правильно призначеного лікування.
Усе слід робити для пацієнта, з урахуванням його думки і точно не для лікаря, який хоче спробувати агресивний метод лікування за принципом «а раптом вийде». Суть не в тому, щоб просто боротися, не здаватися і спробувати всі можливі методи, коли шансів вже практично немає, а щоб людина могла якомога довше і якісніше жити. Це реалістична мета.
Тут важливо і не нашкодити. Адже системне лікування злоякісних новоутворень негативно впливає на всі клітини.
Умовно кажучи, хіміотерапія — це отрута, яка найбільше впливає на злоякісні клітини, але зачіпає і здорові. Слід розуміти, коли варто зупинитися: якщо людина вкрай слабка, то агресивне лікування може погіршити її стан і пришвидшити смерть.
Іноді навіть найпрофесійнішим лікарям, які вміють добре комунікувати, пацієнти не довіряють, якщо вони кажуть не те, що людина хоче почути, або не те, що вона почути готова. Це дуже складне питання — про прийняття діагнозу і процесу лікування і пацієнтом, і його рідними. Якщо довго й наполегливо шукати, то можна знайти лікаря, який пообіцяє чудодійне лікування, дасть хибну надію та призначить дорогі ліки. На жаль, є й такі випадки.
Хибна надія для пацієнтів — це неетично, несправедливо і неправильно. Якщо захворювання невиліковне, лікар повинен чесно сказати пацієнту і його родичам, що опцій для лікування більше немає. Пояснити, що варто сконцентруватися на якості життя, паліативній допомозі, впорядкувати справи, а головне — використати останній шанс, щоб максимально оточити пацієнта увагою, турботою і любов’ю.















