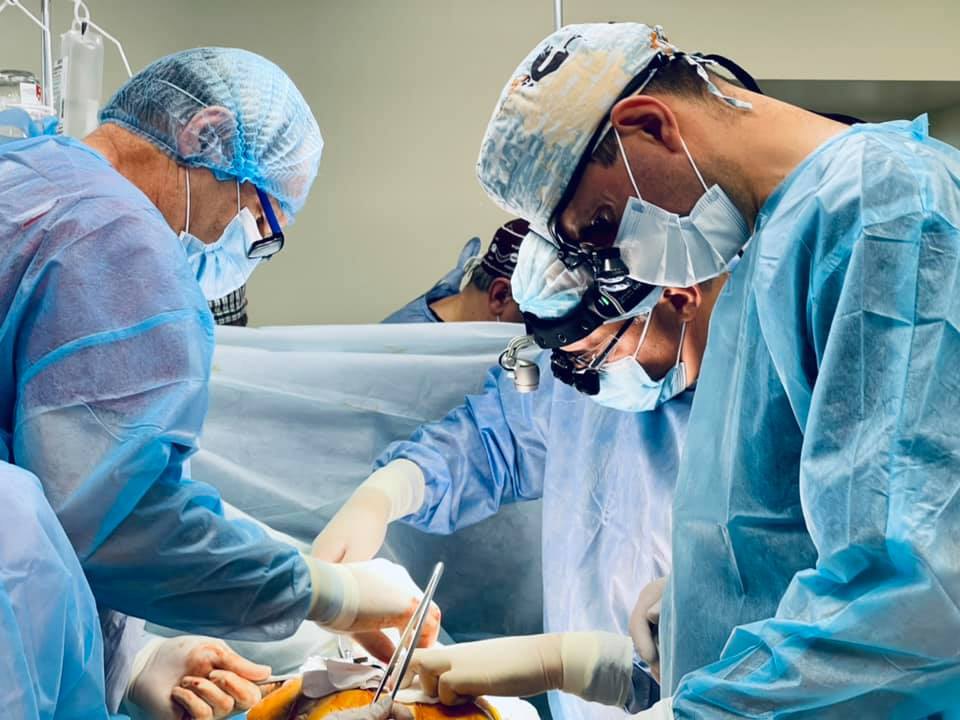
Уявіть: ви прокидаєтеся вранці й відчуваєте, як серце стукає в грудях.
Звичайне, буденне відчуття.
Але для кількох десятків українців щороку це відчуття особливе, бо непомітне серцебиття стає найбажанішим звуком. У грудній клітці цих людей б’ється чуже, але вже рідне серце — пересаджене. Від іншої людини. Як це — жити з серцем донора?
Що потрібно приймати щодня, чого боятися, чому радіти і чим ця реальність відрізняється від того, що є у світі — і від того, що маємо ми?
Спочатку трішки про статистику.
59 років тому, всесвітньовідомі журнали «TIME» та «LIFE» присвятили свої обкладинки визначній події – З грудня 1967 року південноафриканський хірург, доктор медицини Крістіан Барнард з колегами здійснив у Кейптауні першу в світі успішну трансплантацію серця від людини до людини. З тих пір, ця операція залишається золотим стандартом лікування термінальної серцевої недостатності. Однорічне виживання після неї сягає 84,5%, п’ятирічне — 72,5%. Через 20 років живим залишається близько 21% пацієнтів — а в окремих провідних центрах, як-от університетська клініка Цюриху, цей показник сягає 55,6%. Цифри міжнародні, не українські. Досвід нашої країни поки важко назвати статистично-цілісним, він поки ще не дозволяє робити великі аналітичні огляди, але проміжні результати теж вже публікуються та визнаються світом. Бо перші такі операції були виконані у 2001 та 2003 роках, потім була вимушена (через законодавчі аспекти) перерва. І з 2019 року ця операція стала доступною для пацієнтів в Україні.
Медіана виживання після трансплантації серця у світі — 12,5 років. Для людини, яка до операції не могла пройти й кілька кроків без задишки, і помирала від основного захворювання — це роки повноцінного, активного, радісного життя.
Таблетки вранці, таблетки ввечері. Назавжди.
Якщо ви думаєте, що трансплантація — це операція, після якої людина повністю «одужує» і живе як раніше — це не зовсім так. Правда в тому, що реципієнт серця (людина, якій його пересадили) приймає імуносупресивну терапію. Без неї організм не сприйматиме серце як своє і буде намагатися відторгнути його щось чужорідне.
Стандартна схема включає три групи препаратів. Перша — антиметаболіти (азатіоприн або мофетилу мікофенолат): блокують вироблення Т- і В-клітин, які знищили б донорський орган. Друга — інгібітори кальциневрину (такролімус або циклоспорин): основа підтримуючої терапії на все життя. Третя — кортикостероїди (преднізолон): зазвичай поступово знижуються і скасовуються протягом першого року. Перші дві групи — назавжди.
Головний принцип: що менше пройшло часу від операції — то вища імуносупресія. З часом дози знижуються до мінімально достатніх, що дозволяє балансувати між ризиком відторгнення і ризиком побічної дії самих препаратів.
І в цьому балансі ховається справжня складність.
Імуносупресивні препарати дають три типи наслідків: бажаний — зменшення імунної відповіді; небажаний імунний — підвищена вразливість до інфекцій і онкологічних захворювань; і неімунна токсичність — цукровий діабет, гіпертонія, ниркова недостатність.
Такролімус у великих дозах може порушувати функцію нирок. Циклоспорин — також. Стероїди підвищують тиск, апетит, витончують шкіру. Мофетилу мікофенолат може спричиняти нудоту і діарею, знижує кількість лейкоцитів у крові.
І все ж таки — люди після трансплантації серця живуть. Не виживають — а живуть.
Понад 90% тих, хто пережив трансплантацію, перебувають у функціональному класі I або II за NYHA — тобто мають мінімальні або жодні обмеження фізичної активності. Вони повідомляють про хорошу якість життя протягом усього посттрансплантаційного періоду.
Дослідження пацієнтів, які живуть із донорським серцем 20–31 рік, показало: 95,7% із них мають нормальну або майже нормальну функцію серця. Психічний стан порівнянний із групою контролю. Основна відмінність — дещо нижча фізична якість життя і більше суб’єктивних скарг. Але тут важлива соціальна підтримка і саме вона є ключовим чинником благополуччя цих людей.
Вони бігають марафони. Народжують дітей. Повертаються на роботу. Деякі — через кілька місяців після операції.
У 2024 році в Україні проведено 467 трансплантацій органів загалом, і всі вони — безоплатні для пацієнтів.
Для порівняння: у США щороку проводять понад 4 700 трансплантацій серця. В Україні — 71. Прірва велика. Але ще кілька років тому їх не робили взагалі. Головна системна проблема — брак посмертних донорів. Більшість із людей, які знаходяться в листі очікування, на жаль, не отримують операцію. Донорство в Україні досі базується на принципі «відмовленої згоди» — сім’ї часто кажуть «ні», не розуміючи, що їхнє «так» могло б врятувати кілька життів одночасно.
Радість як медичний факт
Є одна деталь, яку дослідники зазначають у наукових статтях — і яка звучить, як щось більше, ніж просто медичний факт.
«Це люди, які раді бути живими», — пишуть автори одного з оглядів у BMJ. Не абстрактно раді — а з тією особливою ясністю, яка приходить, коли знаєш, що могло бути інакше.
Вони роблять поправку на свої очікування, адаптуються — і ця адаптація, як виявляється, є потужним ресурсом. Старші реципієнти, до речі, часто мають кращу психологічну адаптацію, ніж молодші. Мабуть, тому що краще розуміють ціну.
Чуже серце б’ється в чужих грудях. Але воно б’ється — і це вже диво, яке наука навчилася відтворювати в операційній. А лікуючі лікарі впродовж всього життя.
Матеріал підготовлено на основі даних Міжнародного реєстру ISHLT, публікацій BMJ, Lancet, Clinical Transplantation (2024), а також офіційної статистики МОЗ України та Українського центру трансплант-координації.















