Перший прийом для скринінгу 40+
Крок 1. Ви маєте дочекатися свого дня народження. І після нього почекати 30 днів. Упродовж цього періоду вам на телефон прийде запрошення. Далі ви оформлюєте Дія.Картку або її альтернативу, якщо не користуєтеся Дією. Подаєте заявку на програму і чекаєте зарахування цільових коштів — 2000 грн.
Крок 2. Обираєте бажаний медзаклад серед учасників програми. Тут є як державні і комунальні, так і приватні гравці. Телефонуєте туди і записуєтеся на скринінг. Важливо: ви отримуєте комплексну, визначену державою послугу; використати ці кошти на інші потреби чи розбити суму між різними медзакладами не можна, як і поміняти одні обстеження на інші.
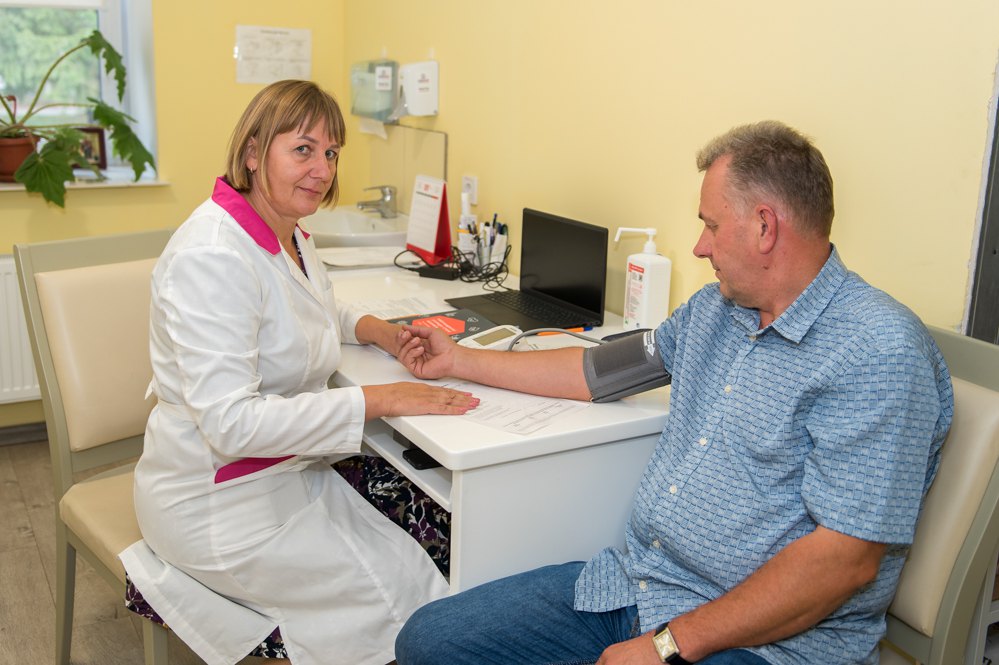
Крок 3. Записалися — і приходите на перший прийом в обраний медзаклад. Такий прийом ще називають долікарським, пояснює Ірина Левада. Адже його основне завдання — виявити ризики і зафіксувати скарги пацієнта на стан здоров'я: «Не забуваймо, що програма “Скринінг здоров'я 40+” не тільки про серцево-судинні захворювання, а й про цукровий діабет і ментальне здоров’я. В Україні близько 1,3 млн людей з діагностованим цукровим діабетом».

Під час прийому лікар збирає анамнез, людина заповнює певні шкали. Їх кілька. Також лікар фіксує зріст, окружність талії, масу тіла й індекс маси тіла. Далі вимірює артеріальний тиск мінімум двічі: після п'яти хвилин стану спокою з інтервалом одна-дві хвилини. І якщо цифри становлять 140/90 мм рт. ст., це вважають підвищеним артеріальним тиском. Такий пацієнт потребує повного дообстеження.
Чи потрібно готуватися і вимірювати тиск вдома?
Це не завадить. Головне — робити це правильно, пояснює Ірина Левада. Як саме — описали в наступному розділі. Також важливо з'ясувати сімейний анамнез серцево-судинних захворювань, щоб розповісти про нього лікарю.
Обстеження й аналізи для скринінгу 40+ — що вони покажуть
Шкали
Шкалу SCORE2 використовують для людей віком від 40 до 69 років, SCORE2-OP — для людей 70+. Ними оцінюють ризики серцево-судинних захворювань. Вони враховують багато показників: стать пацієнта, вік, палить чи ні, значення артеріального тиску.
Важливі й інші дані: наприклад, рівень холестерину в крові. І на підставі зібраних даних розраховують серцево-судинний ризик.
Є спеціальна клінічна шкала десятирічного ризику розвитку цукрового діабету — FINDRISC.
Для ментального здоров'я використовують шкали, що визначають тривогу і депресії.
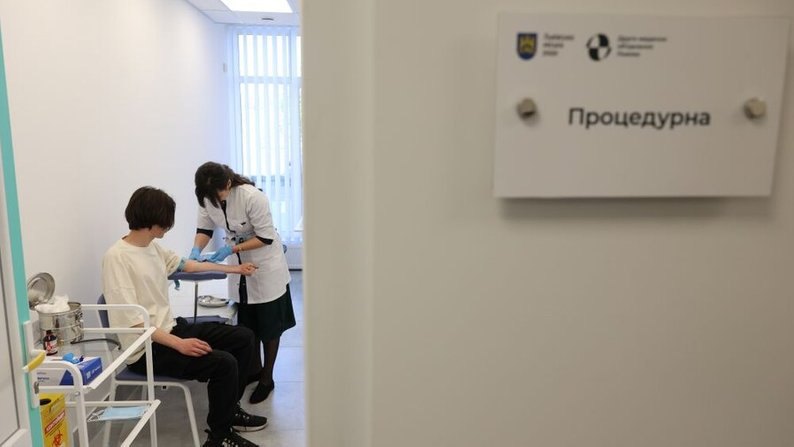
Вимірювання зросту, талії та ваги
Окружність талії, попри жарти в соцмережах, — важливий показник. Якщо цифра завелика, у пацієнта є ризик цукрового діабету, артеріальної гіпертензії, інфарктів та інсультів.
Підвищений індекс маси тіла — ризик ожиріння, а ожиріння може призвести до метаболічного синдрому. Метаболічний синдром — це порушення обміну речовин, яке різко підвищує ризик цукрового діабету 2 типу, інфаркту й інсульту. Він призводить до зношування судин і серця, є фактором ризику атеросклеротичної гіпертензії — стану, за якого підвищений артеріальний тиск пов’язаний з атеросклерозом. Атеросклероз — це відкладення в судинах жирового нальоту (бляшок), унаслідок чого судини стають жорсткими і звуженими.
Також метаболічний синдром може призводити до ішемічної хвороби серця (коли судини, які живлять серце, звужуються і серце не отримує достатньо крові й кисню), цукрового діабету і гіперліпідемії (коли в крові стає забагато поганих жирів — холестерину і тригліцеридів).
Ліпідограма
Ліпідограма визначає рівень холестерину. І підвищений є серйозним фактором ризику.
Якщо в пацієнта підвищений серцево-судинний ризик і є гіперліпідемія в членів родини, то він потребує нагляду лікаря і призначення ліків.
Може бути й таке, що йдеться про досить молодого пацієнта з помірним серцево-судинним ризиком. Але в нього підвищений рівень холестерину.
Це важливий сигнал для лікаря. Такому пацієнту призначають дієту мінімум на 12 тижнів з подальшим контролем ліпідограми. І за результатами лікар вирішує, як далі вести такого пацієнта.
Це необхідно для профілактики — виявити підвищений рівень холестерину до того, як у пацієнта з'являться атеросклеротичні бляшки. Такі бляшки — це холестеринові нарости на внутрішніх стінках артерій, які складаються з жирів, кальцію та залишків клітин. Вони звужують просвіт судин і блокують нормальний кровообіг. Як наслідок, можливий інфаркт, інсульт або кисневе голодування органів.
Аналіз на рівень глікованого гемоглобіну
Є цифри, які свідчать про діабет, а є цифри, які покажуть предіабет. Предіабет – зворотний стан, тобто його можна подолати.
Якщо змінити дієту і правильно харчуватися, знизити масу тіла, додати фізичні навантаження, то можна “віддалити” розвиток цукрового діабету або навіть запобігти йому.
Аналіз на рівень глікованого гемоглобіну є більш чутливим, ніж визначення рівня глюкози в крові. Він показує, що відбувалося з рівнем глюкози за останні три місяці.
“Гемоглобін міститься в еритроцитах, він створює з глюкозою в крові глікований гемоглобін. Еритроцит функціонує три місяці, потім відбувається заміна еритроцитів на нові. Відповідно, що вищий рівень глюкози в крові протягом останніх трьох місяців, то вищим буде рівень глікованого гемоглобіну”, – пояснює Світлана Болгарська.

Чому деякі аналізи роблять не всім?
Рівень електролітів (натрію та калію) у крові, креатиніну і швидкості клубочкової фільтрації, альбуміну/креатиніну в сечі у межах скринінгу визначають лише за показаннями.
Потенційно здоровим людям ці аналізи не роблять. Тож не треба хвилюватися, якщо ці аналізи не зробили – отже, для цього немає показань.
Ці аналізи необхідні людям, які вже мають серцево-судинні захворювання.
-
Аналіз на рівень електролітів допомагає виявити зневоднення або надлишок рідини, побачити порушення серцевого ритму і м’язову слабкість, а також помітити захворювання надниркових залоз та нирок.
-
Аналіз на рівень креатиніну (речовини, яка утворюється в м’язах і потрапляє в кров, а потім виділяється нирками в сечу) показує, наскільки добре працюють нирки і яка їхня здатність фільтрувати кров. Підвищений рівень є ознакою ниркової недостатності та зневоднення.
-
Аналіз на швидкість клубочкової фільтрації (ШКФ) показує, як нирки фільтрують кров – тобто скільки мілілітрів крові вони можуть очистити за хвилину. Якщо ШКФ висока – нирки працюють добре. Низька ШКФ є сигналом, що нирки працюють гірше, навіть якщо ще жодних симптомів немає. Якщо ШКФ знижується, може бути ризик хронічної хвороби нирок.
-
Аналіз на рівень альбуміну/креатиніну в сечі показує, чи пропускають нирки білок у сечу. Якщо нирки здорові, то білок майже не потрапляє в сечу. Якщо є порушення роботи нирок, то в сечі з’являється невелика кількість білка – альбуміну.
Які можливі сценарії для пацієнтів після скринінгу
1. Нічого не виявили з ризиків
Здоровому пацієнту лікар надасть рекомендації щодо способу життя, необхідних вакцинацій для дорослих – багато пацієнтів не знають, що певні вакцинації потрібно оновлювати. Також лікар нагадає, що треба прийти на профілактичний огляд через рік.

2. Виявили тільки підвищений артеріальний тиск
Тоді лікар рекомендує людині вимірювати тиск вдома протягом семи днів двічі на добу. Треба вимірювати тиск двічі вранці і двічі – ввечері. На підставі результатів розраховують середнє значення. Якщо воно дорівнюватиме 135/85 мм рт. ст., це вважається ознакою стабільно підвищеного артеріального тиску.
Чи є різниця, яким тонометром міряти тиск? Тонометри є механічні, напівавтоматичні й автоматичні. Є з манжетою на плече і з манжетою на зап'ясті. Ірина Левада не радить обирати з манжетою на зап'ясті, адже такі тонометри часто показують некоректні цифри. Для домашнього використання обираємо автоматичний тонометр з манжетою на плече.
“Слід періодично перевіряти справність свого тонометра у відповідних сервісних центрах”, – наголошує лікарка.
Окрім просто виявлення рівня тиску, лікарю також важливо виключити симптоматичну артеріальну гіпертензію – коли артеріальний тиск у людини підвищується на тлі інших захворювань. Наприклад, нирок і надниркових залоз. Далі, за потреби, відбувається другий прийом – уже консультативний, терапевта або сімейного лікаря.
А якщо тиск підвищується тільки під час прийому в лікаря? Буває таке, що в людини так званий підвищений офісний тиск – тобто він підвищується в лікарні.
Але якщо надалі під час домашнього вимірювання цифри нормальні, тобто нижче 135/85 мм рт. ст., це означає, що пацієнт на прийомі в лікаря просто перехвилювався. Він не потребує щоденного прийому препаратів, які знижують артеріальний тиск. Однак необхідно звернути увагу на нервову систему.
Якщо тиск зафіксований таки зависокий, лікар не лише говорить з людиною про потребу в медикаментозній терапії, а й бесідує з нею про нормалізацію способу життя, збалансоване харчування, контроль певних лабораторних показників.
Артеріальна гіпертензія – захворювання на все життя. Проте паралельно з ліками має бути корекція способу життя. Це може суттєво вплинути на показники артеріального тиску. Наприклад, є пацієнти з підвищеною масою тіла, які досягли її зниження під контролем дієтологів або самостійно схудли. У них при цьому нормалізувалися показники артеріального тиску, і навіть можна було відмовитися від прийому препаратів.
Однією з умов участі у програмі “Скринінг 40+” є виписування людям з підвищеним артеріальним тиском препаратів з програми “Доступні ліки” за потреби.

“Доступні ліки” – це програма, за якою держава компенсує аптекам кошти за визначений перелік ліків, за якими з рецептами приходять українці. Залежно від препарату його можна отримати в будь-якій аптеці країни безоплатно або з доплатою. В Україні з доступом до цієї програми є виклики, оскільки не всі лікарі вміють і хочуть нею користуватися і займатися електронними рецептами, і в частини є уявлення, що ліки в держпрограмі нібито неякісні, тому краще купувати інші за повною ціною.
Чи виправданий цей страх? Ірина Левада відповідає дипломатично: не існує поганих ліків від артеріальної гіпертензії. Є ліки, які підходять конкретному пацієнту, і ліки, які йому не підходять. Підібрати терапію для конкретного пацієнта і є завданням лікаря.
3. Виявили підвищений рівень холестерину, розрахували кардіоваскулярний ризик і підвищену масу тіла
Насамперед лікар призначає статини – препарати, які знижують рівень ліпідів у крові. Але підбору терапії може виявитись недостатньо: “Коли призначаю пацієнтам статини, часто чую, що їх приймати не можна, бо вони “погані”. Як можу, переконую пацієнта, наводжу наукові дані. Аргументую, чому їх краще приймати”, – розповідає Ірина Левада.
Обов'язковим є контроль ліпідограми. Крім того, такий пацієнт отримує рекомендації щодо дієти, способу життя та фізичної активності.
75-150 хв – це помірна фізична активність, 150-300 хв на тиждень – висока фізактивність.

Якщо пацієнт курить, а курці здебільшого і потрапляють у групи високого та дуже високого ризику, то лікар рекомендуватиме відмову від тютюну.
Також можуть бути рекомендації щодо помірного вживання алкоголю або відмови від нього.
При цьому ще під час першого візиту завдяки спеціальним шкалам лікар може зорієнтуватися щодо стану ментального здоров'я пацієнта і скерувати його до відповідного спеціаліста – психолога чи психіатра.
4. У пацієнта вже є раніше діагностовані серцево-судинні захворювання
Для таких людей і спектр обстежень більший, і настороженість лікарів вища.
Згідно з програмою скринінгу, пацієнт має отримати результати своїх лабораторних досліджень протягом 72 годин.
Далі лікарі ретельно моніторять результати аналізів, адже вони в різних пацієнтів можуть бути різними. Наприклад, аналіз на швидкість клубочкової фільтрації показав низькі значення. Це означає, що необхідно або скерувати такого пацієнта до нефролога, або госпіталізувати.
Можуть бути граничні наднизькі або надвисокі рівні натрію та калію. У таких випадках потрібно оформляти направлення на госпіталізацію.

На обстеження може прийти пацієнт досить похилого віку. Тут треба обстежувати судини серця. Зокрема, йдеться про тредміл-тест – обстеження серця, під час якого пацієнт ходить або бігає на біговій доріжці (тредмілі), доки лікар фіксує показники електрокардіограми, тиск та пульс. Навантаження поступово зростає – збільшується швидкість і кут нахилу. Це дає змогу виявити приховані хвороби серця, які не вдається діагностувати у стані спокою
Також лікар може скерувати пацієнта на велоергометрію – тест для перевірки роботи серця під навантаженням. Пацієнт сідає на стаціонарний велосипед, який під’єднаний до апарату, що вимірює роботу серця, тиск і ритм. Велосипед крутять із поступовим збільшенням навантаження, щоб побачити, як справляється серце і коли йому важче працювати. Завдяки велоергометрії лікар може виявити проблеми з кровопостачанням серця, визначити ризик стенокардії (коли серце не отримує достатньо кисню через звужені судини, і це викликає біль чи дискомфорт у грудях) або прихованих порушень ритму.
Залежно від результатів лікар може скерувати людину на коронарографію – рентгенівське дослідження судин, яке покаже, де саме вони звужені або заблоковані бляшками. Пацієнту вводять спеціальну контрастну речовину в судини серця. Потім роблять рентгенівські знімки, які показують “шляхи” для крові. Якщо судини звужені або забиті бляшками, це чітко видно. За результатами лікар вирішує, яке лікування потрібне.
Це можуть бути ліки або аортокоронарне шунтування – операція на серці, щоб обійти заблоковані бляшками судини за допомогою шунта і дати серцю достатньо крові та кисню. Для операції лікарі використовують здорову судину з іншої частини тіла пацієнта, щоб пустити кров в обхід звуженої ділянки. Завдяки цьому серце отримує достатньо кисню, і ризик інфаркту зменшується. Простіше кажучи, це як будівництво об’їзної дороги, коли головна дорога заблокована.
Якщо це пацієнт віком 65+ і курець, то йому обов’язково виконують УЗД черевної частини аорти, щоб не пропустити, наприклад, аневризму – місце, де стінка судини розширилася і стала слабкою, ніби “мішечок” або “кулька” під тиском крові. Найнебезпечніший наслідок – розрив цього “мішечка” та крововилив, оскільки стінка стає занадто тонкою. Аневризми часто з’являються в аорті (найбільшій судині в організмі, яка виводить кров із серця і розносить її по всьому тілу) або в судинах мозку, і можуть довго взагалі не турбувати пацієнта.
А якщо пацієнт не прийматиме ліки?
Тоді ризики ускладнень ростуть. Все просто. Зрештою, така людина повертається в поле зору лікарів, але нерідко в лікарню його доставляє уже бригада екстреної допомоги.
“Бачу динаміку у пацієнтів, яких змогла переконати в тому, що лікування – необхідне. Їхня якість життя порівняно з тими, хто не дотримується рекомендацій, не приймає ліки і не ходить на обстеження – це небо і земля” – розповідає Ірина Левада.
Коли пацієнт за показаннями приймає ліки, часом не один препарат і не два, у нього завдяки цьому не ростуть атеросклеротичні бляшки, є нормальним рівень холестерину та глюкози в крові. Немає об'єктивних ознак серцевої недостатності, задишки, набряків. Людина добре почувається. Натомість пацієнти, які нехтують призначеннями лікарів, зрештою повертаються з набряками, задишкою, болем у передсердцевій ділянці, з головним болем та запамороченням.

5. У пацієнта вже є діабет або його виявили під час скринінгу
Пацієнт, у якого вже діагностований діабет.
Якщо у пацієнта вже є раніше діагностований цукровий діабет, насамперед потрібно визначити, чи компенсований він. Компенсований діабет означає, що рівень глюкози в крові добре контролюється і наближений до нормальних значень завдяки лікуванню та способу життя.
Світлана Болгарська розповідає, що це покаже аналіз на глікований гемоглобін, який пацієнти з діабетом повинні робити кожні три місяці.
Якщо глікований гемоглобін становить до 7%, то пацієнт компенсований, якщо вище 7% – це незадовільний рівень компенсації.
Висновки щодо компенсації чи декомпенсації діабету лікарі роблять також залежно від індивідуальних особливостей пацієнта.
“Пацієнти з діабетом повинні постійно приймати ліки і контролювати рівень глюкози в крові. Якщо пацієнт тривало декомпенсований, можуть розвинутися ускладнення”, – каже лікарка.
Вона наголошує, що у фокусі уваги зазвичай нирки. Згідно з останніми настановами, у пацієнтів з діабетом лікарі повинні один раз на рік визначити рівень креатиніну та співвідношення альбуміну і креатиніну в загальному аналізі сечі – щоб з’ясувати, як функціонують нирки.
Пацієнт, у якого діабет виявили під час скринінгу.
Аналіз на рівень глікованого гемоглобіну дає змогу виявити цукровий діабет, навіть якщо пацієнт ще не знає про своє захворювання. І якщо у пацієнта під час скринінгу виявлять діабет, то сімейний лікар скерує його до ендокринолога.
Пацієнта оглянуть, зроблять додаткові обстеження, як-от глюкозотолерантний тест, і призначать лікування.
Глюкозотолерантний тест перевіряє, як організм переробляє цукор. У пацієнта беруть кров натщесерце, потім він випиває солодку воду. Через 1-2 години роблять повторні заміри, щоб перевірити, як швидко рівень глюкози повертається до норми. Такий тест допомагає виявити прихований діабет та предіабет.
Світлана Болгарська пояснює, що цукровий діабет 2 типу зазвичай клінічно активно не проявляється: “Людина може хворіти навіть кілька років і не знати про це. Такі люди можуть зрештою потрапляти до суміжних спеціалістів – наприклад, хірургів, якщо розвивається гангрена нижніх кінцівок (ніг). Або ж під час рутинного огляду в офтальмолога лікар може побачити ознаки змін судин очного дна, які характерні для цукрового діабету 2 типу”.
Які є зміни щодо стентування
Стентування – це операція, яка розширює звужену або закупорену бляшками судину за допомогою стента (маленького металевого каркаса). Стент утримує судину відкритою, щоб кров могла нормально надходити до серця. Завдяки цьому зменшується біль у грудях, покращується робота серця і знижується ризик інфаркту.
Раніше стентування було безоплатним тільки за екстреними показаннями – зокрема, якщо в пацієнта була підозра на гострий коронарний синдром. Це стан, коли серце раптово припиняє отримувати достатньо крові і кисню через тромб (згусток крові) або бляшку.
Тепер, якщо за результатами скринінгу пацієнт має показання до планового стентування, він може отримати його безоплатно за направленням лікаря.
















