Що таке сказ
Сказ — гостре інфекційне захворювання тварин і людей, спричинене вірусом сказу. Тобто сказ вражає центральну нервову систему і практично завжди призводить до смерті. Захворювання є невиліковним, летальність майже 100%.
За офіційними даними Центру громадського здоров’я, в Україні спостерігаються суттєві коливання та загальне зростання кількості тварин із підтвердженим сказом, які мали контакт з людьми. У 2022 році було зафіксовано 850 таких випадків, у 2023 році — понад 1800, у 2024 році — понад 2500.
Офіційна статистика не завжди повністю відображає реальну ситуацію. Частина випадків залишається поза обліком, бо тварини можуть загинути без проведення лабораторних досліджень і відповідної реєстрації.
У науковій літературі описано понад десяток випадків виживання людей після захворювання на сказ. Проте в більшості з них залишається сумнів щодо остаточного діагнозу, оскільки не проводили дослідження мозку. Навіть з урахуванням цих поодиноких прикладів ідеться радше про винятки, які не змінюють загальної картини небезпечності захворювання.
Чому нині лікарі акцентують увагу на сказі
Часто люди ставлять під сумнів необхідність антирабічної профілактики, апелюючи до власного життєвого досвіду. Аргумент зазвичай звучить так: та ми завжди жили в селах або містах, контактували з вуличними та дикими тваринами, годували котів і собак, іноді навіть ловили лисиць, які заходили на подвір’я, і при цьому не зверталися по вакцинацію від сказу. І нічого, живі.
Тож чому сьогодні медики так акцентують увагу на цій інфекції? По-перше, у 1980–1990-х роках частота сказу серед тварин справді був нижчим. Статистика не ідеальна, але загальна епізоотична ситуація тоді була кращою.
По-друге, працює класична когнітивна помилка — так званий ефект “вижившого”. Ми чуємо історії від тих, хто мав контакт з твариною, був укушений і вижив. Але не можемо почути тих, хто помер. Відповідно, значна частина випадків «випадає» зі сприйняття.
Сказ — надзвичайно підступна хвороба. Так, середній інкубаційний період становить від одного до трьох місяців, але він може тривати до року. Але зафіксовані випадки тривалістю п’ять і навіть дев’ять років.
Сказ далеко не завжди проявляється типово — з водобоязню чи страхом вітру. Наприклад, у Китаї описаний випадок, коли захворювання почалося з частих спонтанних еякуляцій — понад 20–30 на добу. Пацієнта оглядали урологи, психіатри, але лише на третій день, коли стан різко погіршився і з’явилися класичні симптоми, встановили діагноз сказу.
Існує паралітична форма сказу, за якої немає характерних симптомів. Людині поступово стає гірше, вона впадає в кому і помирає.
Важливо: підтвердити сказ можна лише тоді, коли його запідозрили. Діагностика передбачає спеціальне дослідження мозку людини або вже померлої тварини з використанням особливого фарбування, яке дозволяє виявити специфічні ураження нервових клітин. Якщо цього не зробити, лікар бачить лише загальну картину, запалення мозку або його оболонок, і встановлює діагноз енцефаліту чи менінгіту.
Як можна заразитися сказом
Основний механізм зараження сказом — потрапляння слини інфікованої тварини на пошкоджену шкіру або слизові оболонки. Також можливе зараження через контакт із часточками мозку або спинномозкової рідини інфікованої тварини за наявності пошкоджень шкіри чи слизових.
Повітряно-крапельним шляхом сказ практично не передається. Описано лише два ймовірні випадки зараження серед спелеологів у печерах із великою кількістю кажанів, однак і в цих ситуаціях не можна повністю виключити укуси. Також зафіксовані поодинокі випадки зараження в лабораторних умовах через вдихання вірусу.
Простий контакт без пошкодження шкіри, наприклад, якщо тварина просто була поруч — не є небезпечним. Та якщо незнайома тварина полизала людину в місці пошкодження шкіри або слина потрапила на слизові оболонки, є ризик зараження.
Контакт із зубами м’ясоїдної тварини, зокрема кота чи собаки, з незахищеною шкірою вважається укусом навіть за відсутності видимих ушкоджень.
Окрему небезпеку становлять кажани: будь-який контакт незахищеної шкіри з кажаном, навіть без явного укусу, є підставою для негайного звернення по меддопомогу.
Також зросла кількість звернень після контактів з їжаками. Їхні голки можуть бути забруднені слиною як самого їжака, так і інших потенційно інфікованих тварин. Якщо їжак хворий на сказ, вірус може зберігатися на голках, а контакт із ними за наявності пошкоджень шкіри становить реальний ризик зараження. Тому такі контакти слід розглядати як потенційно небезпечні.

До кого звертатися після такого контакту
Після потенційно небезпечного контакту слід звернутися до найближчого травмпункту. МОЗ опублікував перелік лікарень, які мають бути забезпечені антирабічними вакцинами, однак ця таблиця не містить конкретної інформації про наявність імуноглобуліну.
Важливо: сучасні антирабічні вакцини принципово відрізняються від тих, які застосовували у XIX столітті. Сьогодні всі вакцини, доступні в Україні, є культуральними — їх вирощують на клітинних культурах у лабораторних умовах. Вони не містять живого вірусу. Вірус інактивований і представлений лише у вигляді фрагментів.
На практиці, коли люди звертаються за допомогою після ослинень, подряпин або укусів невідомих тварин, виникає кілька проблем.
- По-перше, фактична наявність вакцин не завжди відповідає заявленій. Був суттєвий дефіцит антирабічних вакцин — не лише в Києві. Лише нещодавно вакцина надійшла від ВООЗ і була розподілена між лікарнями.
- По-друге, серйозною проблемою залишаються відмови медиків у проведенні вакцинації. Пацієнтам можуть стверджувати, що білки або щурі не хворіють на сказ, хоча це не так. У результаті людина змушена наполягати на вакцинації або шукати допомогу в приватних клініках. Або зовсім не отримати допомогу.
Під час звернення до травмпункту пацієнт має чітко описати обставини контакту та може посилатися на чинний наказ МОЗ — єдиний нормативний документ з цього питання. Там прямо зазначено, що в разі потенційного контакту пацієнта медики зобов’язані оцінити стан та надати відповідну меддопомогу.
Ситуації, коли людині радять «нічого не робити» або «спостерігати за твариною 10 днів», досі є поширеними. У таких випадках важливо знати свої права.
Пацієнта обов’язково мають зареєструвати в журналі прийому травмпункту. Інакше довести факт звернення буде неможливо. Після огляду має бути видана довідка з чітко сформульованим діагнозом. Це має бути не загальне формулювання на кшталт «рана правої кисті», а «укушена рана шкіри кисті» з уточненням тварини, яка вкусила чи подряпала.
Наскільки терміновим є звернення після контакту з потенційно інфікованою твариною
Потрапивши в організм, вірус має одну мету — досягти головного мозку. Неможливо передбачити, яким буде інкубаційний період у конкретної людини і як швидко вірус досягне головного мозку.
У середньому такий період у людини становить від одного до трьох місяців, але він може бути значно коротшим — є описані випадки тривалістю лише п’ять днів.
Антитіла після початку вакцинації проти сказу з’являються в крові в достатній кількості приблизно на 14-й день від першої дози. Саме тому звертатися по меддопомогу необхідно якомога швидше.
Будь-яка затримка з початком постекспозиційної профілактики — “гра в рулетку”.
Існують особливо небезпечні зони укусу, при яких ризик короткого інкубаційного періоду значно вищий: голова, шия, кисті рук і промежина. Саме тоді, окрім вакцинації, обов’язково вводять антирабічний імуноглобулін — готові антитіла. Його завдання — максимально нейтралізувати вірус у рані та навколо неї і дати організму додатковий час для вироблення власних антитіл, які надалі боротимуться з інфекцією.
Що робити, якщо відмовляють у вакцинації
Перше і головне — посилатися на інструкцію до вакцини. В усіх антирабічних вакцинах, зареєстрованих в Україні, показання до застосування відповідають рекомендаціям ВООЗ.
Рекомендації ВООЗ чітко зазначають, що вакцинація проти сказу має розпочинатися негайно після потенційно небезпечного контакту. Виняток можливий лише в зонах, вільних від сказу серед м’ясоїдних тварин, за умови належного епідеміологічного нагляду. Але Україна такою не є. І система нагляду за сказом у нас недосконала.

Слід відкривати інструкцію до вакцини і читати її разом із медпрацівником. Там чітко зазначено, що при ушкодженнях другої категорії — тобто укусах або ослиненні пошкодженої шкіри — постекспозиційну профілактичну вакцинацію необхідно розпочинати.
В Україні використовують три антирабічні вакцини, прекваліфіковані ВООЗ:
- Rabivax - Sc,
- VaxiRab - N,
- Verorab.
Основні труднощі під час звернення по допомогу
Одна з найпоширеніших проблем — наявність сталих міфів щодо антирабічної вакцинації навіть серед медпрацівників. Досі є уявлення, що вакцина від сказу є «страшною», нібито шкодить печінці чи ниркам або майже прирівнюється до легкого перебігу самого захворювання. Це породжує значну кількість безпідставних заборон.
Пацієнтам можуть повідомляти, що під час вакцинації не можна вживати «жовті» чи «червоні» продукти, пити більше двох філіжанок кави на день, перебувати на сонці, займатися спортом або виконувати фізичну роботу. Також нерідко забороняють купатися у відкритих водоймах, вживати алкоголь. Деяким пацієнтам говорили, що після вакцинації не можна вагітніти протягом одного чи двох років, або навіть мати статеві контакти протягом року.
Усі ці обмеження є міфами.
Антирабічна вакцина — звичайна вакцина, яка переноситься так само, як і інші, і не потребує жодних особливих змін способу життя.
Ще одним серйозним бар’єром є фактична доступність вакцини. Протягом кількох тижнів наприкінці жовтня — на початку листопада в Києві спостерігалася гостра нестача антирабічних вакцин: їх просто не було. Людям доводилося їздити між лікарнями в пошуках препарату. Нерідко пацієнтові повідомляють, що вакцини немає, але де вона є — невідомо.
У 2024 році Київський центр контролю та профілактики хвороб публікував оновлену інформацію про наявність антирабічних препаратів у лікарнях Києва раз на два тижні.
На початку 2025 року цю практику припинили, а з листопада — відновили. Водночас така інформація доступна далеко не в усіх містах і областях. Наприклад, у Київській області оприлюднений лише перелік лікарень без даних про фактичну наявність препаратів.
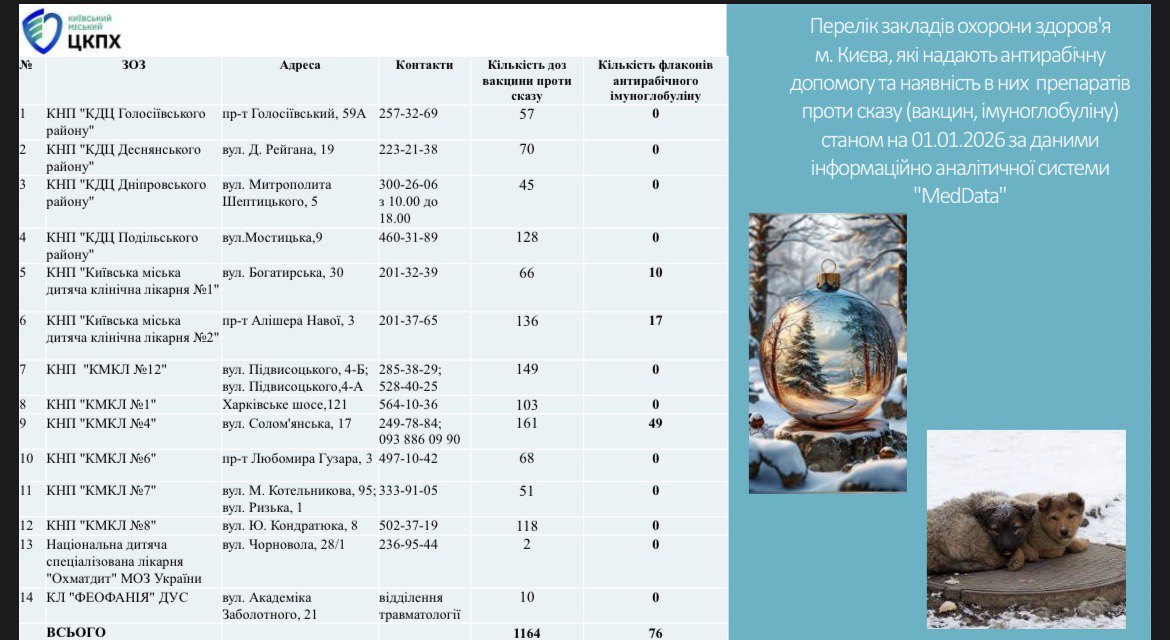
Окремою проблемою є дефіцит антирабічного імуноглобуліну. У Києві його не було з вересня до кінця листопада. У випадках, коли введення імуноглобуліну є показаним, пацієнти фактично не мають чіткого розуміння, куди звертатися. Зазвичай можна лише надати перелік лікарень, де препарат теоретично має бути, та порадити звертатися на гарячі лінії. Проте на практиці гарячі лінії часто не володіють актуальною інформацією.
Чому медики відмовляють у профілактичній вакцинації
Зазвичай це не є проявом злого умислу. Найчастіше лікарі діють у межах усталених когнітивних упереджень і системних обмежень.
За чинними наказами МОЗ, пацієнтів після укусів формально мають вести хірурги та травматологи. Для цих спеціальностей лікування традиційно асоціюється з операційною, тоді як вакцинація часто сприймається як «непрофільна» процедура. Через це залученість до сучасних рекомендацій з імунопрофілактики в цій групі лікарів нерідко є низькою.
Додатково впливає традиція наставництва під час навчання молодих лікарів на інтернатурі: молоді лікарі часто без критичного аналізу переймають погляди старших колег, зокрема застарілі уявлення про «небезпечність» антирабічної вакцини.
Ще один чинник — значне адміністративне навантаження. Реєстрація пацієнта після укусу потребує оформлення кількох форм і журналів, що в державних закладах часто робиться вручну. Небажання займатися паперовою роботою призводить до того, що частину пацієнтів не лише не вакцинують, а й не реєструють належним чином.
Наслідком цього стає штучне заниження реальної потреби в антирабічних препаратах. Так, у Києві в 2021–2024 роках вакцину отримував лише кожен третій пацієнт з абсолютними показаннями до щеплення. Це ті, кого вкусили бродячі та невакциновані тварини.
Одним із можливих рішень є розширення повноважень і надання права проводити антирабічну вакцинацію сімейним лікарям, педіатрам і терапевтам, які загалом більш прихильні до вакцинації. Хірургічну допомогу доцільно залишити для випадків, де вона справді необхідна, тоді як у більшості випадків ключовим є саме своєчасне щеплення.
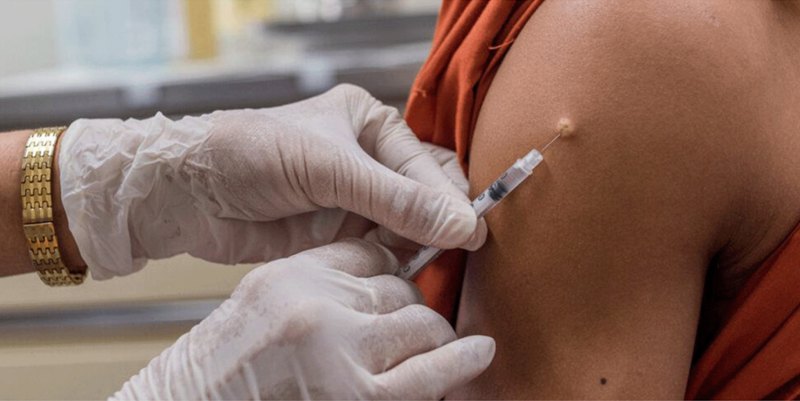
Кому потрібна профілактична вакцинація проти сказу
Профілактична вакцинація здорових людей без серйозних хронічних захворювань забезпечує мінімальний захисний рівень антитіл щонайменше на два роки.
Однак наразі в Україні профілактична вакцинація проти сказу офіційно рекомендована лише для професійних груп ризику: належать ветеринари, працівники лісових господарств, мисливці, окремі лабораторні працівники тощо. Військові формально не завжди включені до цієї категорії, хоча в інструкціях до деяких вакцин, зареєстрованих в Україні, вони зазначені як група підвищеного ризику.
ВООЗ також має позицію що діти, які проживають або регулярно перебувають у регіонах, ендемічних щодо сказу, можуть бути вакциновані профілактично, оскільки діти частіше контактують із тваринами без усвідомлення ризиків.
Однак вакцини, які закуповуються державою, відповідно до законодавства можуть використовуватися виключно для екстреної постекспозиційної вакцинації після укусу, а не для профілактики у здорових людей. Тому профілактично щепитися можна лише за власний кошт.
Якщо вже профілактику сказу робили після укусів, скільки часу можна не боятися?
Для людей, які регулярно контактують із вуличними тваринами, наприклад, підгодовують котів і періодично зазнають подряпин або укусів, існують чіткі практичні орієнтири. Після завершення курсу антирабічної вакцинації повторну постекспозиційну профілактику не проводять протягом трьох місяців від останньої дози. Якщо після цього терміну стається явний небезпечний контакт — укус або глибока подряпина з пошкодженням шкіри — рекомендовано введення двох доз вакцини.
Якщо контакт був поверхневим, без ослинення пошкодженої шкіри та без контакту з твариною, у якої підтверджено сказ, звернення по вакцинацію може бути непотрібним, оскільки ймовірно зберігається достатній рівень антитіл.
Згідно з чинними інструкціями до вакцин, профілактична схема передбачає три дози — у нульовий, сьомий і 21-й день, з ревакцинацією через рік і надалі кожні п’ять років.
Водночас ВООЗ у своїх оновлених рекомендаціях переходить на дводозну профілактичну схему — у нульовий і сьомий день. Однак лікар юридично зобов’язаний діяти відповідно до інструкції тієї вакцини, яка є в наявності, тому на практиці зазвичай застосовується тридозова схема.

















